فیستول مقعدی یک ارتباط غیرطبیعی مزمن بین کانال مقعدی و پوست اطراف مقعد است. این عارضه را میتوان تونلی باریک توصیف کرد که دهانه داخلی آن در کانال مقعدی و دهانه خارجی آن در پوست نزدیک مقعد قرار دارد.

فیستولهای مقعدی معمولاً در افرادی که سابقه آبسههای مقعدی داشتهاند، رخ میدهد و زمانی شکل میگیرند که آبسههای مقعدی به درستی بهبود پیدا نمیکنند.
چگونگی تشکیل فیستول:
فیستولهای مقعدی از غدد مقعدی که بین اسفنکتر یا عضله داخلی و خارجی مقعد قرار دارند و به کانال مقعدی تخلیه میشوند، منشأ میگیرند. اگر خروجی این غدد مسدود شود، میتواند منجر به تشکیل آبسه شود که در نهایت به سطح پوست گسترش مییابد. مسیری که توسط این فرآیند ایجاد میشود، همان فیستول است.
آبسهها میتوانند سیکل معیوبی ایجاد کنند، بدین صورت که آبسه ایجاد می شود و با ایجاد راهی ، به سطح پوست راه پیدا می کند و باعث ایجاد فیستول یا یک مجرا می شود. هر بار که این مسیر فیستول بسته شود، خود می تواند باعث آبسه گردد و بارها این مسئله عود می کند و مسیرها و حفره های متعددی ایجاد می کند به خصوص اگر فیستول بسته شود، باعث تجمع چرک و آبسه می شود.
سپس ممکن است دوباره به سطح پوست گسترش یابد و این فرآیند تکرار می شود و فیستول های متعددی را ایجاد می کند و هر بار با ایجاد مسیر جدید و فیستول، درمان بیمار بسیار سخت تر خواهد شد. این مسئله دقیقا نشان دهنده اهمیت درمان فیستول مقعد در زمان مناسب و در ابتدای این بیماری می باشد.

فیستولهای مقعدی میتوانند بسیار دردناک باشند و به دلیل ترشح چرک تحریککننده باشند (حتی ممکن است مدفوع نیز از طریق فیستول دفع شود). علاوه بر این، آبسههای عودکننده ممکن است نقطهای برای ایجاد عفونت سیستمیک باشد.
علائم فیستول مقعدی:
فیستول مقعدی میتواند با علائم زیر خود را نشان دهد:
خیسخوردگی پوست (Skin maceration): نرم و سفید شدن پوست اطراف مقعد به دلیل رطوبت مداوم.
ترشح: شامل چرک، مایع سروزی (مایع شفاف و آبکی) و یا (به ندرت) مدفوع که میتواند خونی یا چرکی باشد.
خارش مقعد (Pruritus ani): خارش شدید در ناحیه مقعد.
درد: بسته به وجود و شدت عفونت، بیمار ممکن است درد را تجربه کند.
تورم: ناحیه اطراف فیستول ممکن است متورم شود.
حساسیت به لمس (Tenderness): ناحیه فیستول در لمس دردناک باشد.
تب: در صورت وجود عفونت شدید، ممکن است تب نیز مشاهده شود.
بوی نامطبوع: به دلیل ترشحات چرکی و عفونت.
ترشحات غلیظ: که باعث مرطوب ماندن مداوم ناحیه میشود.
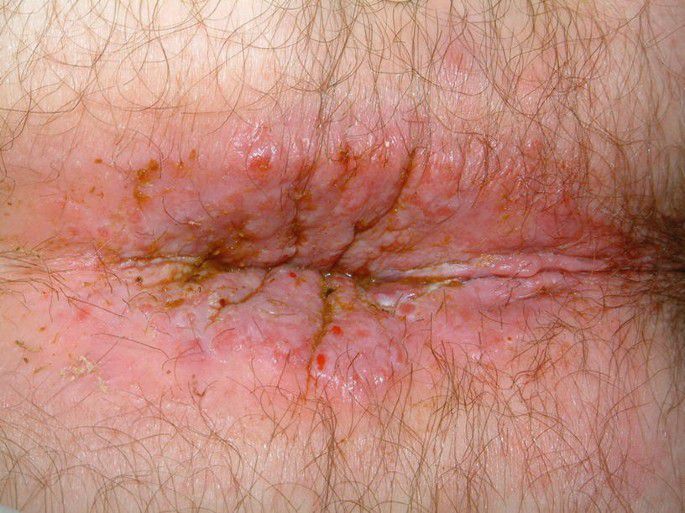
شایعترین شکایات بیماران مبتلا به فیستول مقعدی عبارتاند از تورم، درد و ترشح.
دو علامت اول، یعنی تورم و درد، معمولاً با وجود آبسه همراه هستند، به خصوص زمانی که دهانه خارجی یا ثانویه فیستول بسته شده یا نتوانسته است به طور کامل شکل بگیرد. ترشح ممکن است از دهانه خارجی فیستول باشد یا بیمار آن را به صورت مخاط یا چرک مخلوط با مدفوع گزارش کند. اکثر بیمارانی که فیستول آشکار دارند، سابقه قبلی آبسه را داشتهاند که خود به خود تخلیه شده یا نیاز به تخلیه جراحی داشته است.
گاهی اوقات ممکن است فیستول مقعدی با بیماریهایی مانند هیدرادنیت چرکی (suppurative hidradenitis) و سینوس پیلونیدال (pilonidal sinus) اشتباه گرفته شود. با این حال، فیستول مقعدی میتواند ثانویه به سایر بیماریها و شرایط نیز رخ دهد.
از جمله این موارد عبارتند از:
* بیماری التهابی روده (IBD)
* سرطان مقعد یا رکتوم
* سل (tubrculosis)
* اکتینومایکوزیس قارچی (actinomycosis)
* گرانولوم لنفاوی ونروم (lymphogranuloma venereum)
* پرتودرمانی (radiation)
* تروما (trauma)
* آسیبهای ایتروژنیک (iatrogenic injury)
دقیقا به همین دلیل است که هر گونه بیماری مقعد نیازمند مراجعه هر چه سریع تر به جراح حاذق و با تجربه در درمان بیمارهای مقعد می باشد . در این مراجعه باید ابتدا تشخیص دقیق بیمار داده شود و هر گونه بیماری زمینه ای ایجاد کننده ی آن نیز مشخص شود و سپس درمان صحیح متناسب با بیماری داده شود.
علائم فیستول مقعدی شدید
فیستول مقعدی شدید به حالتی اطلاق میشود که مجرای غیرطبیعی بین کانال مقعدی یا رکتوم و پوست اطراف مقعد، دارای ویژگیهای خاصی باشد که شدت بیماری را افزایش میدهد. این شدت میتواند ناشی از چند شاخه بودن فیستول، عمق زیاد مجرا، درگیری اسفنکترها (عضلات کنترلکننده خروج مدفوع)، یا عفونتهای مکرر باشد.
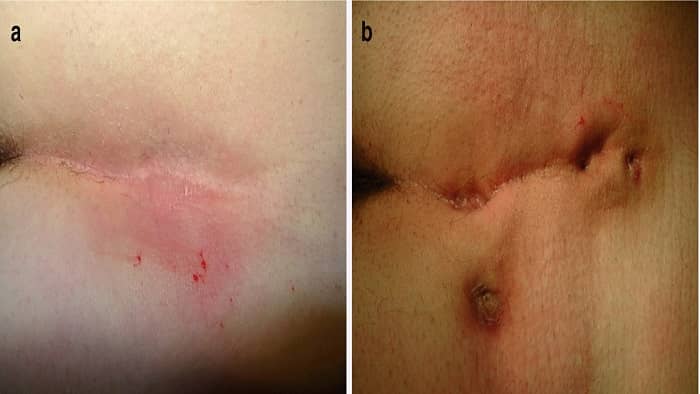
در زیر، علائم فیستول مقعدی شدید به تفصیل آمده است:
درد شدید و مداوم در ناحیه مقعدی:
یکی از بارزترین علائم فیستول مقعدی شدید، وجود درد مزمن و غیرقابل تحمل است. برخلاف فیستولهای ساده که درد آنها ممکن است پس از تخلیه چرک کاهش یابد، در فیستول شدید این درد به دلیل پیچیدگی مجرا و التهاب گسترده ادامه پیدا میکند.
درد ضرباندار: بیمار غالباً احساس درد شدید، تیرکشنده یا ضرباندار دارد که نشاندهنده وجود عفونت فعال و آبسه در مسیرهای عمیق فیستول است.
تشدید درد هنگام نشستن یا دفع: نشستن طولانیمدت، بهویژه روی سطوح سخت، فشار زیادی به ناحیه ملتهب وارد میکند و درد را به شدت افزایش میدهد. همچنین، عمل دفع مدفوع (اجابت مزاج) به دلیل فشار و حرکت عضلات مقعدی، معمولاً با درد شدید همراه است.
نشاندهنده درگیری عضلات اسفنکتر: درد شدید میتواند نشانهای از درگیری یا آسیب عمیق به اسفنکترهای مقعدی (عضلات داخلی و خارجی مقعد) باشد که کنترل دفع را بر عهده دارند و این امر درمان را پیچیدهتر میسازد.
ترشحات مکرر و بدبو (چرک و خونابه):
ترشح مداوم از سوراخ خارجی فیستول یک نشانه رایج است، اما در فیستول شدید، این ترشحات ویژگیهای خاصی پیدا میکنند که نشاندهنده گستردگی عفونت است.
حجم زیاد ترشحات: در موارد شدید، حجم ترشح چرک (مایع زرد یا سبز) و خونابه به حدی زیاد است که بیمار دائماً نیاز به استفاده از پد یا گاز استریل برای جذب دارد. این امر کیفیت زندگی روزمره بیمار را به شدت مختل میکند.
بوی بسیار نامطبوع: ترشحات فیستول شدید اغلب دارای بوی بسیار بدی هستند که ناشی از وجود عفونتهای مزمن، تجمع چرک در عمق بافت و گاهی خروج مقداری گاز یا مدفوع از مجرای فیستول است.
خروج ترشحات از چند سوراخ: در فیستولهای شدید و پیچیده که چند شاخه شدهاند، بیمار ممکن است متوجه خروج ترشحات از چندین سوراخ کوچک در پوست اطراف مقعد شود که نشاندهنده شبکه تونلهای زیرپوستی است.
تب و لرز (آبسه حاد و سیستمیک):
اگر فیستول مقعدی شدید با تشکیل آبسه همراه شود، علائم عفونت سیستمیک (منتشر شده به کل بدن) ظاهر میشود که نشاندهنده وضعیت حاد و خطرناک است.
تب بالا و لرز: تب بالا (معمولاً بالای ۳۸.۵ درجه سانتیگراد) و لرز شدید نشاندهنده این است که عفونت موضعی به جریان خون راه یافته یا آبسه بزرگی در حال تشکیل است. این وضعیت نیازمند درمان اورژانسی برای تخلیه آبسه و تجویز آنتیبیوتیک وریدی است.
ضعف و بیحالی عمومی: احساس خستگی مفرط، ضعف عمومی و بیاشتهایی به دلیل مبارزه بدن با عفونت گسترده رخ میدهد.

قرمزی، تورم و سفتی شدید در اطراف مقعد:
التهاب و عفونت شدید در فیستولهای عمیق باعث تغییرات محسوس در پوست و بافتهای زیرین اطراف سوراخ فیستول میشود.
تورم و سفتی موضعی: ناحیه اطراف مقعد به شدت متورم، سفت و داغ میشود. لمس این ناحیه بسیار دردناک است. این تورم میتواند نشاندهنده آبسه زیر جلدی در مسیر فیستول باشد.
تغییر رنگ پوست: پوست اطراف سوراخ فیستول ممکن است بسیار قرمز یا حتی متمایل به ارغوانی شود که نشاندهنده التهاب شدید و احتمالاً تجمع خون زیر پوست است.
ایجاد اسکار و فیبروز: در فیستولهای مزمن و شدید که سالها وجود داشتهاند، ممکن است بافت اسکار (جوشگاه) یا فیبروز (سفتی و ضخیم شدن بافت) در اطراف مسیر فیستول ایجاد شود که این امر جراحی ترمیمی را دشوارتر میکند.
بیاختیاری مدفوع یا گاز (نشاندهنده درگیری اسفنکتر):
این علامت جدیترین و مهمترین نشانه فیستول مقعدی شدید است که درمان آن را به چالش میکشد.
بیاختیاری گاز یا مدفوع رقیق: در فیستولهایی که مسیر آنها اسفنکترهای مقعدی را قطع کرده یا به آن آسیب جدی وارد کرده است (فیستولهای سوپرااسفنکتریک یا ترانساسفنکتریک بالا)، بیمار ممکن است دچار نشت غیرقابل کنترل گاز یا مدفوع رقیق شود.
خطر جراحی بالا: وجود بیاختیاری مدفوع به معنای این است که هر گونه اقدام جراحی برای درمان فیستول باید با نهایت دقت و توسط جراحان فوق تخصص انجام شود تا از تشدید بیاختیاری جلوگیری شود. در این موارد اغلب از روشهایی مانند ستُن (Seton) برای درمان تدریجی استفاده میشود.
عدم بهبود یا عود مکرر پس از جراحیهای متعدد:
فیستول مقعدی شدید اغلب به درمانهای معمول مقاوم است یا پس از جراحیهای اولیه مجدداً عود میکند.
شکست در درمانهای قبلی: اگر فردی سابقه چندین بار جراحی ناموفق برای درمان فیستول مقعدی را داشته باشد و مجدداً ضایعه عود کند، نشاندهنده پیچیدگی و شدت مجرا یا وجود یک بیماری زمینهای (مانند کرون) است که تشخیص و مدیریت آن ضروری است.
وجود بیماری زمینهای: در موارد شدید، فیستول ممکن است ناشی از یک بیماری التهابی رودهای مانند بیماری کرون یا کولیت اولسراتیو باشد. در این حالت، تا زمانی که بیماری زمینهای کنترل نشود، درمان فیستول مقعدی موفقیتآمیز نخواهد بود.
در مواجهه با هر یک از این علائم فیستول مقعدی شدید، مراجعه فوری به جراح کولورکتال (فوقتخصص جراحی روده بزرگ و مقعد) ضروری است. تشخیص دقیق با استفاده از روشهایی مانند امآرآی (MRI) و معاینه تحت بیهوشی برای ترسیم نقشه کامل مجرای فیستول و برنامهریزی یک جراحی تخصصی و حفظ عملکرد اسفنکتر حیاتی است.
تشخیص فیستول مقعدی :
تشخیص فیستول مقعدی معمولاً از طریق معاینه فیزیکی همراه با اخذ شرح حال دقیق صورت میگیرد، که میتواند در کلینیک به صورت معاینه سرپایی یا تحت بیهوشی در بیمارانی که تحمل معاینه ندارند و یا فیستول در قسمت های فوقانی می باشد و امکان دسترسی به آن وجود ندارد ، باشد.
در طول معاینه، ممکن است از یک پروب فیستول (ابزاری باریک) برای بررسی مسیر فیستول استفاده شود. با این روش، امکان پیدا کردن هر دو دهانه داخلی و خارجی فیستول وجود دارد. معاینه ممکن است شامل آنوسکوپی نیز باشد.

برای کمک به تشخیص دقیقتر، میتوان از روشهای تصویربرداری و آندوسکوپی مانند فیستولوگرام، پروکتوسکوپی و یا سیگموئیدوسکوپی و در بسیاری از موارد با MRI استفاده کرد.
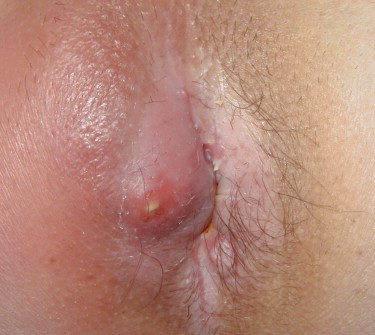
یافتههای احتمالی در معاینه و بررسی شامل موارد زیر است:
* مشاهده دهانه فیستول روی پوست.
* دردناک بودن ناحیه هنگام معاینه.
* وجود قرمزی در اطراف دهانه فیستول یا مسیر آن.
* احساس ناحیهای از سفتی و سختی (induration) که نشاندهنده ضخیم شدن بافت به دلیل عفونت مزمن است.
* مشاهده ترشح از دهانه فیستول
چرا تشخیص فیستول مقعد سخت است؟
تشخیص فیستول مقعدی میتواند چالشبرانگیز باشد، دلایل این دشواری شامل موارد زیر است:
مخفی بودن مسیر فیستول:
در برخی موارد، دهانه داخلی فیستول (درون کانال مقعد) یا حتی دهانه خارجی آن (روی پوست اطراف مقعد) ممکن است به راحتی قابل مشاهده نباشد. تونل فیستول میتواند پیچیده، منشعب و عمیق باشد و مسیر دقیق آن همیشه در معاینه فیزیکی قابل تشخیص نیست.
وجود آبسههای متعدد یا عود کننده:
فیستول اغلب به دنبال آبسه مقعدی ایجاد میشود. اگر آبسه به درستی درمان نشود یا عود کند، میتواند تشخیص فیستول را پیچیدهتر کند و ممکن است چندین کانال فیستولی ایجاد شود.
تشابه علائم با سایر بیماریها:
علائم فیستول مقعدی مانند درد، تورم، ترشحات چرکی و خونی، سوزش و خارش میتواند شبیه علائم سایر بیماریهای مقعدی مانند شقاق، هموروئید، یا حتی بیماریهای التهابی روده (مانند کرون) باشد. این تشابه میتواند تشخیص را دشوار کند.
درد و ناراحتی بیمار در حین معاینه:
معاینه ناحیه مقعدی در بیماران مبتلا به فیستول میتواند بسیار دردناک باشد، به خصوص اگر آبسه فعال وجود داشته باشد. این درد میتواند مانع از معاینه کامل و دقیق توسط پزشک شود. در برخی موارد، برای معاینه دقیقتر، ممکن است نیاز به معاینه تحت بیهوشی باشد.
فیستولهای پیچیده:
برخی از فیستولها “پیچیده” هستند، به این معنی که ممکن است چندین مسیر داشته باشند، از عضلات اسفنکتر عبور کنند، یا با اندامهای دیگر ارتباط داشته باشند. تشخیص و نقشهبرداری دقیق این نوع فیستولها بسیار دشوار است و نیاز به تصویربرداری پیشرفته دارد.
نیاز به ابزارهای تشخیصی پیشرفته:
برای تشخیص دقیق و نقشهبرداری از مسیر فیستول، گاها نیاز به روشهای تصویربرداری مانند MRI، سونوگرافی اندورکتال، یا فیستولوگرافی است. این روشها به پزشک کمک میکنند تا مسیر دقیق فیستول، ارتباط آن با عضلات اسفنکتر و وجود هرگونه آبسه مخفی را شناسایی کند.
عدم آگاهی بیمار از علائم اولیه:
گاهی اوقات علائم اولیه فیستول مقعدی ملایم هستند و بیمار به آنها توجه نمیکند یا آنها را با مشکلات دیگری اشتباه میگیرد. این تأخیر در مراجعه به پزشک میتواند باعث پیشرفت فیستول و پیچیدهتر شدن آن شود.
به دلیل این دلایل، تشخیص و درمان فیستول مقعدی نیاز به تجربه و تخصص پزشک، به خصوص یک جراحی دارد که در این زمینه فعالیت داشته است.
تصویربرداری رزونانس مغناطیسی (MRI) در تشخیص فیستول مقعد:
MRI تصاویر دقیقی از ناحیه مقعد و اطراف آن و مجاری فیستول را از طریق میدانهای مغناطیسی تولید میکند. این روش برای نشان دادن رابطه بین اسفنکترها، بافتهای نرم و فیستولها مفید است. یکی از مزایای آن نسبت به سونوگرافی توانایی تصویربرداری از کل ناحیه لگن و، حداقل از نظر تئوری، مشاهده تمام گسترشهای فیستول است. MRI ممکن است اطلاعات اضافی مفیدی فراتر از آنچه در سونوگرافی یافت میشود، ارائه دهد.
اساس درمان فیستول مقعد
به این نکته توجه کنید که اساسا درمان فیستول مقعد مبتنی بر روش جراحی آن است و این بیماری درمان دارویی ندارد. جراحی که برای اولین بار بیمار را درمان میکند، بهترین فرصت را برای شناسایی مسیر فیستول، یافتن دهانه داخلی و ایجاد درمان کامل دارد. اگر این کار در مرحله اول انجام نشود، جراحیهای بعدی ممکن است پیچیدهتر شوند و بیمار در معرض خطر بیشتری از عوارض قرار گیرد.
روش سنتی جراحی مقعد
پس از اینکه دهانههای خارجی و داخلی فیستول شناسایی شدند، مسیر فیستول برش داده میشود و بافت گرانولاسیون روی زخم با کورتاژ برداشته میشود. بخشی از مسیر فیستول ممکن است برداشته شده و برای بررسی پاتولوژیک فرستاده شود.
بخش خارجی برش ممکن است نسبت به اندازه دهانه در کانال مقعدی گشادتر شود، زیرا پوست تمایل دارد سریعتر از مخاط مقعدی بهبود یابد. اگر این کار انجام نشود، ممکن است بهبود در کانال مقعدی به تأخیر بیفتد. زخم در این صورت باز گذاشته شده و به آرامی پانسمان میشود. از پانسمان سفت باید اجتناب شود، زیرا میتواند منجر به سلولیت (عفونت پوستی) و آبسه گردد.
در واقع درمان جراحی به شرح زیر است:
* شناسایی مسیر فیستول.
* برش دادن مسیر فیستول.
* برش بخشی از آن برای نمونهبرداری (در صورت مفید بودن بالقوه).
* گشاد کردن زخم خارجی.
* پانسمان ملایم زخم.
مراقبتهای پس از عمل:
پانسمان در عصر روز جراحی یا روز بعد برداشته میشود و نشستن در لگن آب گرم باید انجام گیرد. پاکسازی مکانیکی شدید زخم با استفاده از لیف یا گاز تشویق شود. شستشوی قوی و مناسب با برداشتن تمام ترشحات روی زخم باید تشویق شود. بیمار باید تا حد امکان با جدیت در شستشو و تمیز کردن محل جراحی عمل کند و زخم را در حالت کاملاً تمیز و بدون بافت مرده نگه دارد.
پیگیری و ویزیتهای بعدی:
ویزیت مطب ۷ روز بعد جراحی برای ارزیابی بهبودی توصیه میشود و معمولاً هر ۱ تا ۲ هفته پس از آن تا زمان بهبودی کامل ادامه مییابد. برای افرادی که فیستولهای سادهای دارند، در صورتی که بیمار نیاز به پاکسازی شدید را درک کند و به آن متعهد باشد، ویزیتهای با فاصله زمانی بیشتر ممکن است مناسب باشد.

فیستول نعل اسبی (Horseshoe Fistula)
فیستول نعل اسبی یکی از بدترین انواع فیستول مقعدی می باشد و ممکن است با درگیری اسفنگتر یا همان عضله ی اختیار در مقعد می باشد. این نام به دلیل شکل U یا نعل اسبی آن انتخاب شده است، که از چندین دهانه خارجی تشکیل شده و توسط یک مجرای زیر جلدی به هم متصل میشوند.
درمان این عارضه تکامل یافته و بهبودی بسیاری یافته است. روش کلاسیک نیاز به شناسایی مجاری و دهانه داخلی و برداشتن سقف یا برداشتن کامل هر یک از آنها داشت. این روش ناگزیر منجر به یک زخم بزرگ و باز میشد که نیاز به زمان بهبودی طولانی داشت. ناتوانی پس از این عمل میتواند ماهها به طول انجامد.
امروزه رویکرد نسبتاً محافظهکارانهای را برای مدیریت فیستول نعل اسبی توصیف شده است که تعداد و وسعت برشها را محدود میکند. مهمترین جنبههای این عمل حذف دهانه داخلی و ایجاد تخلیه خارجی کافی است. از آنجا که تمام مجاری و دهانههای خارجی با هم ارتباط دارند، اگر دهانه داخلی برداشته شود، دهانههای خارجی بسته خواهند شد.
رویکرد جراحی نوین
اگر فیستول از نوع درگیر کننده عضله اختیار دهنده مقعد باشد، فضای عمقی پشت مقعد باید باز شده، کورتاژ و شستشو شود. این شامل برش هر دو عضله داخلی و بخشی از عضله خارجی است.
با این رویکرد درمانی برای فیستول، بهبودی معمولاً سریع است و خطر اختلال عملکرد مقعدی ناشی از اسکار و تغییر شکل کاهش مییابد. مدت زمان ناتوانی نیز به طور قابل توجهی کوتاهتر میشود.

مراقبتهای پس از جراحی:
پس از عمل، پانسمان ظرف ۲۴ تا ۴۸ ساعت برداشته میشود و بیمار میتواند نشستن در لگن آب گرم را شروع کند. ویزیتهای هفتگی در مطب تا زمان بهبودی کامل زخمها توصیه میشود.
ستون چیست؟ (Seton Division)
ستون روشی است که در قرن پنجم پیش از میلاد توسط بقراط در آثار پزشکی او که به “مجموعه بقراطی” معروف است، توصیف شد. مفاهیم او هنوز هم امروزه برای مدیریت مشکلات فیستولهای دشوار قابل استفاده هستند. این روش برای درمان فیستول فرااسفنکتری (extrasphincteric) است. این روش درمانی مربوط به فیستول هایی است که بخش عظیمی از عضله نگه دارنده اختیار مقعد درگیر در فیستول است.
نحوه عملکرد و اصول ستون:
اصل استفاده از ستون به عنوان یک ابزار درمانی مشابه با عملکرد یک سیم است که از میان تکهای یخ عبور میکند. پس از برش توسط سیم، یخ همچنان به هم چسبیده است. از نظر تئوری، با سفت کردن نخ ستون و اجازه دادن به آن برای برش تدریجی در طی چند روز یا هفته، پاسخ التهابی حاصله، از جمع شدن و جدا شدن عضله اسفنکتر جلوگیری میکند.
نکته مهم:
یک هشدار مهم این است که اگر به بیماری کرون در بیمار مشکوک باشیم به هیچ عنوان نباید از این تکنیک استفاده کرد.
تکنیک استفاده از ستون:
در ابتدا، پوست و مخاط کانال مقعدی بین دهانهها باید برش داده شوند. سپس نخ ستون عبور داده میشود.
بیمار معمولاً در همان روز مرخص میشود و یک هفته بعد مجدداً معاینه میشود. در این زمان، نخ سیتون یا شل شده است و یا اگر بافت کمی درگیر بوده، با نکروز از طریق ماهیچه باقیمانده عبور کرده است. پس از تزریق بیحسکننده موضعی به اسفنکتر، میتوان از نخ دوم استفاده کرد. اگر از نوعی باند الاستیک استفاده شده باشد، میتوان آن را کشیده و در سطح بالاتری مجدداً گره زد.اگر جراح ترجیح دهد، سفت کردن سوم یا حتی بیشتر نیز در صورت لزوم قابل انجام است.
روش فیستولوتومی همراه با ترمیم اسفنکتر:
جدا کردن کامل فیستول فرااسفنکتری (extrasphincteric) یک اقدام پرخطر است. اگرچه ترمیم مستقیم را میتوان فوراً انجام داد، این روش همچنان به عنوان یک تکنیک جایگزین برای درمان فیستولهای با سطح بالا و همانطور که قبلاً ذکر شد، در مدیریت فیستولهای ترااسفنکتری (transsphincteric) قدامی در زنان در نظر گرفته می شود.
در این روش، کل مسیر فیستول باز میشود. پوشش اپیتلیال برداشته شده و زخم شستشو داده میشود. سپس یک بستن لایهای (layered closure) با استفاده از بخیههای قابل جذب طولانیمدت (مانند ویکریل ۰ یا ۲-۰) انجام میشود که دیواره رکتوم را میبندد و عضلات اسفنکتر را بازسازی میکند.
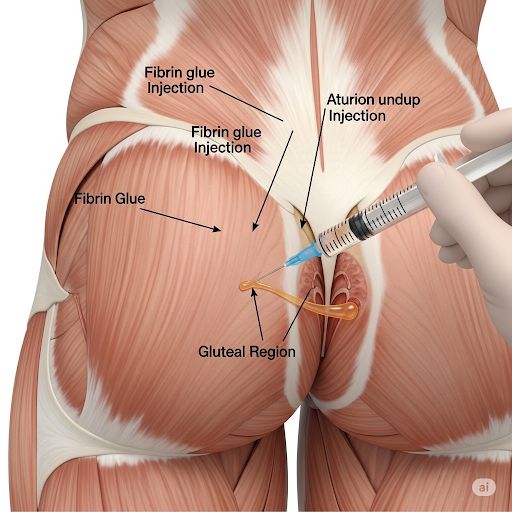
چسب فیبرین (Fibrin Glue)
استفاده از چسب فیبرین برای بستن زخمها از دهه ۱۹۴۰ آغاز شد. این روش در اواخر دهه ۱۹۹۰، زمانی که برای درمان در ایالات متحده تأیید شد، مورد توجه قرار گرفت. در ابتدا، این محصول از بافت خود بیمار فرموله میشد و سپس با مخلوط کردن با ترومبین فعال میگشت.
با این حال، اکنون آمادهسازیهای تجاری مانند “Tisseel VH Fibrin Sealant” در دسترس هستند که فیبرینوژن را با ترومبین و کلسیم در یک سرنگ دوتایی مخلوط میکنند. این فرآیند، آبشار انعقاد خون را شبیهسازی میکند. در برخی موارد، آنتیبیوتیکها نیز اضافه میشوند. این ماده بهبود بافت و تولید کلاژن را ترویج میدهد و در عین حال به تدریج از طریق فیبرینولیز حل میشود. هرگونه مسائل عفونی باید در زمان تزریق “چسب” به طور کامل برطرف شده باشد.
انجام این عمل در حضور عفونت موضعی یا التهاب فعال توصیه نمیشود.این روش در هر بیمار مبتلا به فیستول مقعدی توصیه نمی شود و نیازمند بررسی و انتخاب دقیق می باشد.