خارش مقعدی (Pruritus Ani) که یکی از مهم ترین و آزاردهنده ترین مشکلات مقعد است که با ایجاد چالش های تشخیصی و درمانی قابل توجهی در حوزه بیماری های مقعد همراه است و نیازمند اقدامات تشخیصی و درمانی توسط پزشک متخصص جراحی با تجربه در زمینه بیماری های مقعد است چرا که خارش مقعد اصلا مسئله ای بی اهمیت نیست بلکه می تواند تظاهری از بیماری های بسیار مهم در مقعد باشد.

خارش مقعد چیست؟
خارش مقعد که اغلب با تمایل شدید و سیریناپذیر به خراشیدن پوست اطراف مقعد مشخص میشود می تواند تظاهر و علامتی از طیف متنوعی از بیماری های زمینهای، عادات رفتاری و اختلالات فیزیولوژیک در مقعد باشد.
خارش مقعدی تقریباً ۱٪ تا ۵٪ از جمعیت عمومی را در تحت تأثیر قرار میدهد و شیوع بیشتری در افراد میانسال، به ویژه مردان دارد که در آنها تقریباً چهار برابر زنان دیده می شود. اگرچه این وضعیت اغلب از طرف بیماران به عنوان یک بیماری جزئی تلقی می گردد اما ماهیت مزمن آن مکرراً منجر به ناراحتی روانی عمیق، خجالت اجتماعی و کاهش چشمگیر در کیفیت زندگی بیمار میگردد.

از نظر علت شناسی خارش مقعد به دو فرم اولیه و ثانویه دیده میشود. خارش مقعدی اولیه (ایدیوپاتیک) شامل مواردی است که هیچ علت زمینهای قطعی برای آن شناسایی نمیشود و اغلب به آلودگی مدفوعی و چرخه متعاقب «خارش-خراش-خارش» نسبت داده میشود. در مقابل، خارش مقعدی ثانویه ناشی از عوامل شناساییشدنی مانند اختلالات مقعدی موضعی، عوامل بیماریزای عفونی، بیماریهای متابولیک سیستمیک یا شرایط پوستی است.
ضرورت بالینی در تشخیص و تمایز دقیق نهفته است و باید از درمان تجربی اجتناب شود؛ چرا که درمان نادرست ممکن است بدخیمیها و سرطان های زمینهای را پنهان کرده یا با استفاده نامناسب از عوامل موضعی، وضعیت بیماری را تشدید کند.
علت خارش مقعد
پوست اطراف مقعد یک منطقه بسیار حساس است که مکرراً در معرض آسیب های مکانیکی، رطوبت و محرکهای شیمیایی قرار میگیرد و دقیقا به همین دلیل باید هر نوع بیماری در این ناحیه به سرعت و به صورت دقیق توسط پزشک با تجربه تحت درمان قرار گیرد.

-آلودگی مقعدی: یکی از علل بسیار مهم خارش مقعد، نقش آلودگی مدفوعی اطراف مقعد است. این مسئله صرفاً نتیجه بهداشت ناکافی نیست، بلکه اغلب با ناهنجاریها و اختلال در عملکرد مقعد مرتبط است.
-رفلکس عصبی: بسیاری از بیماران مبتلا به خارش مقعدی، یک رفلکس عصبی مهاری رکتو-آنال را نشان میدهند. این رفلکس که شامل شل شدن غیرارادی اسفنکتر داخلی مقعد در پاسخ به اتساع روده است که ممکن است اجازه نشت پنهان مدفوع مایع، مخاط یا گاز را به مجرای مقعد بدهد. این نشت پنهان مدفوع که بیمار ممکن است کاملاً از آن بیاطلاع باشد، پوست اطراف مقعد را در معرض محرکهای مختلف موجود در مدفوع، از جمله آنزیمهای گوارشی، باکتریها و بقایای رژیم غذایی قرار میدهد.
-نگه داشت مدفوع: تمام زائده های پوستی و برجستگی های اطراف مقعد می تواند با نگه داشت مدفوع و ترشحات روی پوست مقعد باعث تحریک اطراف مقعد و ایجاد خارش گردد. نگه داشت مدفوع و ترشحات مدفوعی اطراف مقعد هم آلودگی های باکتریال مقعد را افزایش می دهد و هم با ایجاد خارش باعث می شود بیمار آن ناحیه را با خاراندن خراش بدهد و خراش ایجاد شده باعث ایجاد یک سیکل معیوب می شود و بیماری را وخیم تر خواهد کرد.
بنابراین نشت مدفوع و شل شدن اسفنگتر مقعد باعث نشت پنهان مدفوع و به تبع آن تحریک پوستی مقعد و اطراف مقعد میشود. مواد مدفوعی مثل هیستامین، پروتئازها، سایتوکاینها، نمکهای صفراوی موجود در مدفوع انتقال عصبی حس خارش را میانجیگری میکند و باعث ایجاد حس خارش در مقعد می گردد.
-خراش: خراشیدن مزمن، پاک کردن شدید، لباس تنگ منجر به لیکنفیکاسیون (ضخیم شدن پوست) و تخریب سد پوستی مقعد خواهد شد.
آسیب فیبر عصبی (نوروپاتی) در بیماران دیابتی و نارسایی کلیوی شایع است که می تواند با خارش در مقعد همراه باشد.

-بیماری های پروکتولوژیک در مقعد مثل: هموروئید یا همان بواسیر (به ویژه نوع بیرونزده)، فیشر (شقاق) مقعدی، فیستولهای مقعدی و بیماریهای التهابی روده (IBD) مانند بیماری کرون از محرکهای قوی خارش در مقعد هستند.
-بیماری های پوستی در مقعد مانند: پسوریازیس (بخشهای قرمز با مرز مشخص)، درماتیت آتوپیک و اگزما.
-درماتیت تماسی: ناشی از حساسیت به مواد تشکیلدهنده دستمالهای مرطوب، صابونها یا داروهای موضعی (مانند بنزوکائین یا پارابنها).
| وضعیت | تظاهرات بالینی معمولی | شاخصهای تشخیصی |
|---|---|---|
| هموروئید داخلی | خونریزی رکتال، پرولاپس، ترشح مخاط | مشاهده از طریق آنوسکوپی. |
| فیشر مقعدی | درد تیز هنگام دفع، خونریزی جزئی | پارگی قابل مشاهده در مجرای مقعد. |
| پسوریازیس | لکههای قرمز با مرز مشخص | ممکن است در جاهای دیگر بدن پلاک وجود داشته باشد. |
| درماتیت تماسی | قرمزی، تورم یا تاول پس از مصرف محصول | سابقه استفاده از دستمال مرطوب معطر. |
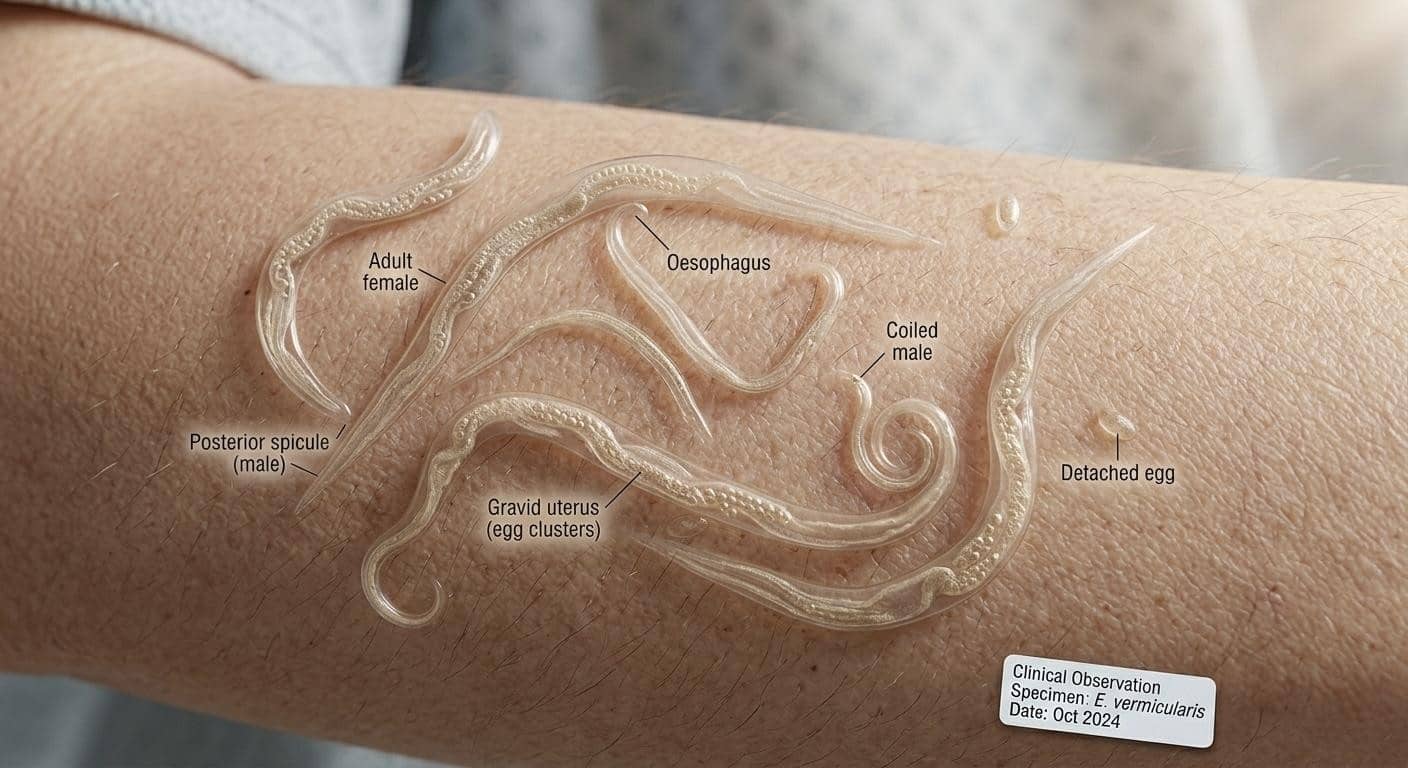
-انتروبیازیس (کرمک): کرمهای انگلی کوچک که باعث خارش شدید شبانه میشوند. انتقال از طریق مدفوعی-دهانی (تخم روی سطوح) صورت میگیرد.
-کاندیدیازیس پریآنال: عفونتهای قارچی که در محیط گرم و مرطوب رشد میکنند؛ به ویژه در بیماران دیابتی یا پس از مصرف آنتیبیوتیک
-عفونتهای مقاربتی (STIs): از جمله تبخال مقعدی (HSV)، زگیل تناسلی (HPV)، سوزاک و سیفلیس
در ۱۰٪ تا ۲۵٪ موارد، خارش میتواند نشانه بیماری سیستمیک باشد:
-دیابت شیرین: از طریق نوروپاتی (آسیب عصبی) و خشکی پوست می تواند باعث خارش مقعد گردد.
-اختلال عملکرد کبدی و کلیوی: تجمع اسیدهای صفراوی یا سموم اورمیک نیز باعث خارش مقعد می گردد.
-اختلالات خونی و تیروئیدی: کمخونی فقر آهن، پرکاری تیروئید یا بدخیمیهایی مانند لنفوم از علل مهم خارش مقعد هست.
روش های تشخیص و معاینه بالینی خارش مقعد
یک رویکرد سیستماتیک در تشخیص علت ایجاد خارش مقعد شامل مراحل زیر است:
- شرح حال بیمار: بررسی زمان خارش (شبانه بودن)، عادات بهداشتی و رژیم غذایی.
- معاینه فیزیکی: بررسی تغییرات پوستی، هموروئید یا فیستول.
- معاینات تخصصی: آنوسکوپی، تست نوار چسب (برای کرمک) و بیوپسی پوست در موارد مشکوک.

کنترل و درمان خارش مقعد
فاز ۱: اقدامات محافظهکارانه و اصلاح رفتار
-کنترل بهداشت و رطوبت: شستشوی ملایم با آب گرم، خشک کردن با ضربات آرام یا باد سرد سشوار، پوشیدن لباس زیر پنبهای گشاد
-تعدیل رژیم غذایی: اجتناب از قهوه، الکل، غذاهای تند، مرکبات و شکلات به مدت حداقل دو هفته

فاز ۲: مداخلات دارویی
-عوامل موضعی: کرمهای سدکننده (زینک اکساید)، کورتیکواستروئیدهای موضعی (فقط برای کوتاه مدت)، مهارکنندههای کلسینورین (تاکرولیموس)
-داروهای سیستمیک: آنتیهیستامینها (برای کاهش خارش شبانه)، ضد انگلها (مبندازول) و ضد قارچها
فاز ۳: درمانهای مداخلهای برای موارد مقاوم
-کپسایسین درمانی: حساسیتزدایی از پایانههای عصبی
نتیجهگیری
خارش مقعدی یک سندرم بالینی چندعاملی است که نیازمند رویکردی بیمارمحور است. سنگ بنای مدیریت، رعایت دقیق بهداشت ملایم، کنترل رطوبت و حذف محرکهای غذایی است. درمان دارویی باید هدفمند و توسط پزشک متخصص جراحی با تجربه در زمینه درمان بیماری های مقعد انجام شود و از نظر زمانی محدود باشد، به ویژه در استفاده از کورتیکواستروئیدها، تا از عوارض آتروفی (نازک شدن) پوست جلوگیری شود.