مدیریت پزشکی اختلالات مجاری صفراوی در طول قرن گذشته دستخوش تکاملی شگرف و تحولی عظیم شده و از روشهای تهاجمی جراحی باز به استانداردهای مراقبتی پیشرفته و کمتهاجمی لاپاراسکوپیک تغییر یافته است.
در کانون این تحول بزرگ، مدیریت صحیح برخورد با سنگ کیسه صفرا قرار دارد؛ وضعیتی که با تشکیل سنگ در داخل کیسه صفرا مشخص میشود و حدود ۱۰٪ تا ۱۵٪ از جمعیت بزرگسال در کشورهای توسعهیافته را تحت تأثیر قرار میدهد. در حالی که بخش قابل توجهی از این بیماران در طول زندگی خود بدون علامت باقی میمانند، پیشرفت به سمت بیماری علامتدار مستلزم درک عمیق نشانههای زمینهای، سلسلهمراتب تشخیصی و منطق جراحی پیشرفته است که روش لاپاروسکوپی را ترجیح میدهد. این گزارش تحلیلی جامع از طیف بالینی بیماری سنگ صفرا تا اجرای جراحی کیسه صفرا به صورت پیشرفته لاپاروسکوپی ارائه میدهد و تأکید میکند که چرا روش لاپاراسکوپیک به عنوان استاندارد طلایی قطعی در سطح جهان ظاهر شده است.
برای درک بیماری سنگ صفرا، ابتدا باید نقش عملکردی کیسه صفرا و درخت صفراوی را در نظر گرفت. کبد، صفرا تولید میکند؛ مایعی گوارشی که برای امولسیون کردن و حل کردن چربیهای رژیم غذایی و دفع مواد زائد مانند کلسترول و بیلیروبین ضروری است. صفرا از طریق مجاری کبدی به مجرای مشترک کبدی میرود و در آنجا از طریق مجرای سیستیک به کیسه صفرا هدایت میشود. کیسه صفرا به عنوان یک مخزن عمل کرده و هیچ نقشی در تولید مایع صفرا ندارد و با جذب آب و الکترولیتها، صفرا را غلیظ و تا زمانی که برای هضم مورد نیاز باشد، ذخیره میکند.
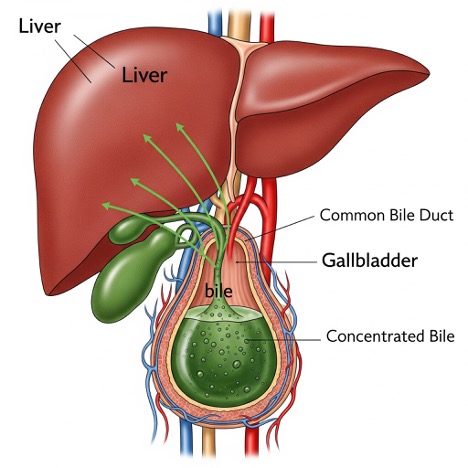
پس از مصرف غذا، به ویژه چربیها، مخاط روده هورمون کوله سیستوکینین (CCK) را آزاد میکند. این هورمون باعث انقباض کیسه صفرا و همزمان شل شدن اسفنکتر اودی (Sphincter of Oddi) میشود و اجازه میدهد صفرای غلیظ از طریق مجرای مشترک صفراوی (CBD) و از طریق آمپول واتر (Ampulla of Vater) به دوازدهه (اثنیعشر) جریان یابد. بیماری سنگ صفرا نشاندهنده شکست این سیستم تنظیمشده است که معمولاً ناشی از عدم تعادل بیوشیمیایی در ترکیب صفرا یا نقص مکانیکی در تحرک کیسه صفرا میباشد.
سنگهای صفراوی تودههای کریستالی هستند که وقتی اجزای صفرا از حالت محلول خارج و رسوب میکنند، تشکیل میشوند. اندازه این سنگها از دانههای میکروسکوپی (که اغلب به عنوان لجن صفراوی شناخته میشوند) تا تودههای بزرگی به اندازه یک توپ گلف متغیر است. محیط بیوشیمیایی کیسه صفرا نوع و سرعت تشکیل سنگ را تعیین میکند که عمدتاً به دو دسته سنگهای کلسترولی و رنگدانهای تقسیم میشوند.
سنگهای صفراوی کلسترولی
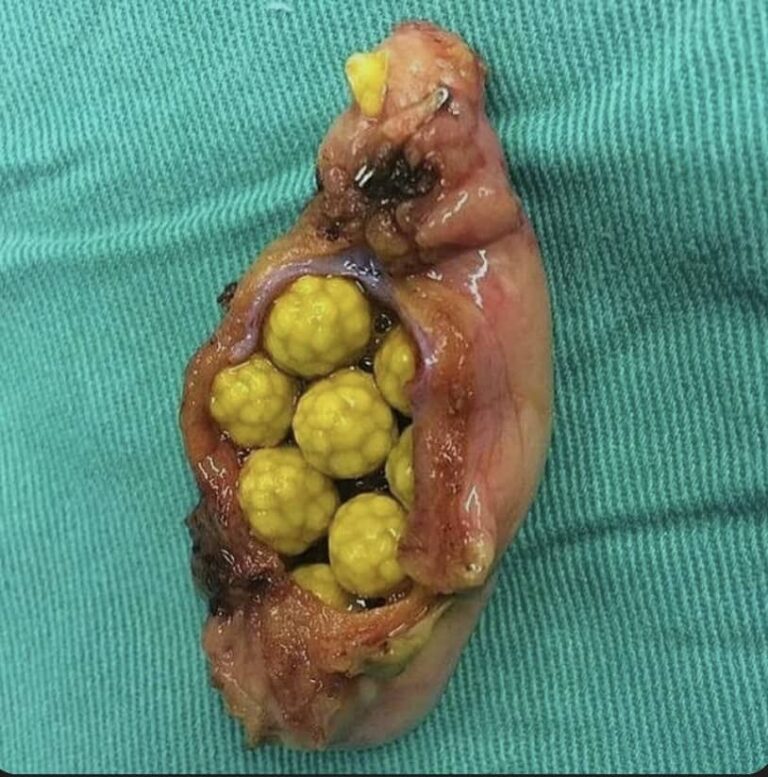
شایعترین نوع در جمعیتهای غربی هستند، رنگ زرد دارند و عمدتاً از کلسترول حل نشده تشکیل شدهاند. ایجاد این سنگ های کلسترولی شامل سه مرحله کلیدی است: فوق اشباع (Supersaturation)، هستهزایی (Nucleation) و رشد. به طور معمول، نمکهای صفراوی و لسیتین به عنوان شوینده عمل میکنند تا کلسترول را در حالت محلول نگه دارند. اگر کبد کلسترول اضافی ترشح کند (وضعیتی که اغلب با چاقی یا کاهش وزن سریع مرتبط است)، صفرا فوق اشباع میشود. این کلسترول اضافی به صورت کریستالهای میکروسکوپی رسوب کرده، سپس تجمع یافته و به سنگهای صفراوی تبدیل میشوند. استاز یا همان رکود مایع صفرا یا عدم تخلیه کامل و مکرر آن، زمان لازم را برای وقوع این تبلور و ایجاد سنگ صفراوی فراهم میکند.
سنگهای صفراوی رنگدانهای (Pigment Stones)
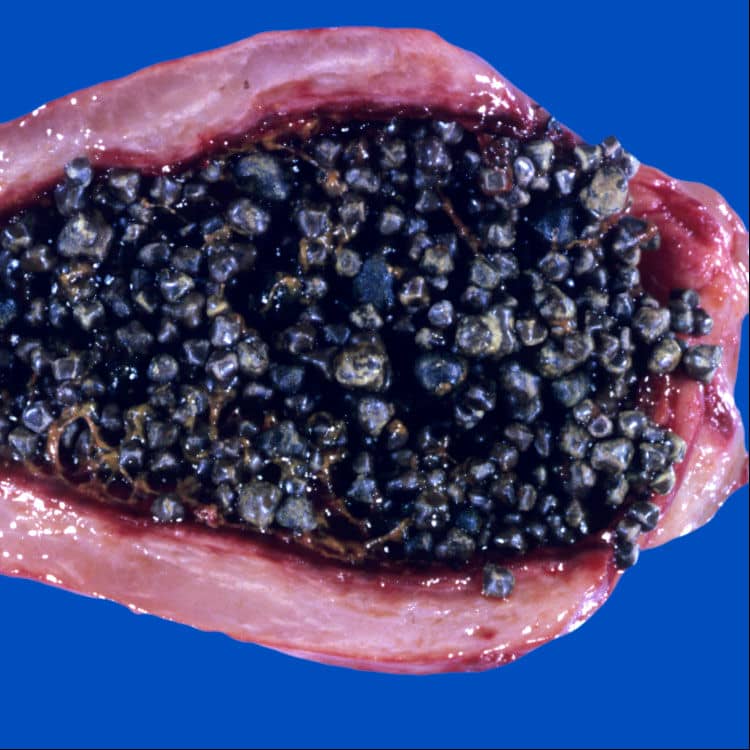
این سنگها قهوهای تیره یا سیاه هستند و زمانی تشکیل میشوند که صفرا حاوی مقدار اضافی بیلیروبین باشد. بیلیروبین محصول جانبی تجزیه گلبولهای قرمز خون است. شرایطی که تولید بیلیروبین را افزایش میدهند، مانند کمخونیهای همولیتیک (مانند بیماری سلول داسیشکل)، سیروز کبدی یا عفونتهای مجاری صفراوی، در تشکیل این سنگها نقش دارند. سنگهای رنگدانهای سیاه معمولاً در محیطهای استریل در کیسه صفرا تشکیل میشوند، در حالی که سنگهای رنگدانهای قهوهای بیشتر با استاز و عفونت باکتریایی مزمن در مجاری صفراوی مرتبط هستند.
| عامل خطر | مکانیسم پاتوفیزیولوژیک | پیامد بالینی |
|---|---|---|
| چاقی و ۳۰ < BMI | افزایش ترشح کلسترول کبدی به داخل صفرا. | شیوع بالاتر سنگهای کلسترولی. |
| کاهش وزن سریع | بسیج کلسترول بافت؛ کاهش تولید اسید صفراوی. | خطر بالا در طول جراحی باریاتریک یا رژیمهای سخت. |
| جنسیت زن | استروژن کلسترول صفراوی را افزایش میدهد؛ پروژسترون باعث استاز میشود. | شیوع به مراتب بالاتر در زنان قبل از یائسگی. |
| سن بالا | کاهش سنتز اسید صفراوی و کاهش تحرک کیسه صفرا. | افزایش خطر بیماریهای عارضهدار. |
| دیابت ملیتوس | نوروپاتی اتونوم منجر به استاز کیسه صفرا میشود. | خطر بالاتر گانگرن و عفونت. |
| اختلالات همولیتیک | سطوح بالای بیلیروبین ناشی از تخریب گلبولهای قرمز. | علت اصلی تشکیل سنگهای رنگدانهای. |
علائم سنگ کیسه صفرا
تظاهرات بیماری سنگ صفرا بسیار متغیر است و از یافتههای تصادفی در تصویربرداری تا سپسیس (عفونت خون) تهدیدکننده حیات را شامل میشود.
-سنگ صفراوی بدون علامت
حدود ۸۰٪ از افراد دارای سنگ صفرا بدون علامت باقی میمانند. در این موارد، سنگها اغلب طی ارزیابی های دیگر در حین سونوگرافی کشف میشوند. خطر سالانه بروز علائم نسبتاً پایین است (۱٪ تا ۴٪) اما اصلا بی اهمیت نیستند و می تواند در صورت بی توجهی فاجعه بیافریند. در سنگهای بزرگ یا وجود کیسه صفرا “چینی” (دیواره کلسیمی شده) قطعا توصیه به جراحی می گردد مخصوصا اگر فرد دیابتی باشد و یا داروهای سرکوب کننده ایمنی استفاده نماید.
-کولیک صفراوی: اولین نشانه
شایعترین تظاهر علامتدار، درد صفراوی است که اغلب کولیک صفراوی نامیده میشود. این حالت زمانی رخ میدهد که سنگی به طور موقت در مجرای سیستیک یا گردن کیسه صفرا (پوچ هارتمن) گیر کرده و باعث افزایش ناگهانی فشار داخل مجرا و اتساع احشایی شود.
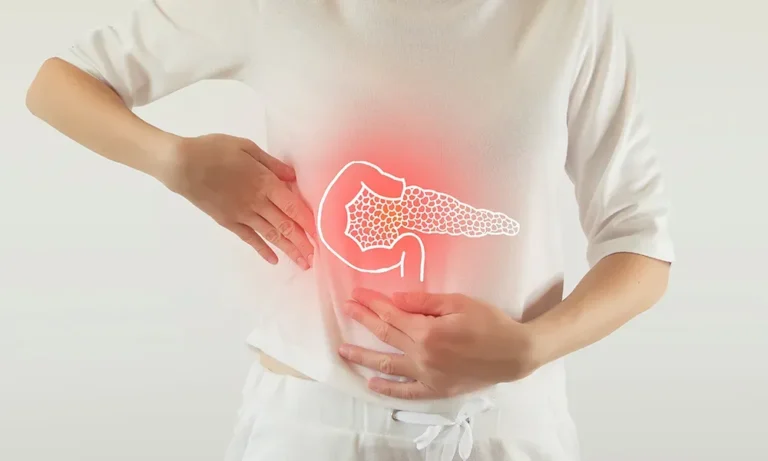
درد معمولاً ناگهانی شروع شده و در ناحیه بالایی شکم یا ربع فوقانی راست شکم (RUQ) حس میشود. ویژگی بارز آن انتشار درد به پشت، به ویژه بین شانه ها یا به شانه راست است. بسیاری از بیماران به این درد یا سنگینی بالای شکم بی اهمیت هستند که این مسئله باعث عفونت شدیدتر و عواقب ناگوارتر خواهد شد.
-کوله سیستیت حاد
اگر سنگ در مجرای سیستیک یا همان مجرای خروجی کیسه صفرا باقی بماند، استاز و تحریک شیمیایی حاصل منجر به التهاب و عفونت دیواره کیسه صفرا میشود که به آن کوله سیستیت حاد میگویند. این مرحله با حضور تحریک صفاقی موضعی و نشانههای سیستمیک عفونت و التهاب از کولیک ساده متمایز میشود. نشانههای آن عبارتند از:
-علامت مورفی (Murphy’s Sign): توقف تنفس هنگام لمس عمیق قسمت بالا و راست شکم
-تب و لکوسیتوز: نشاندهنده پاسخ عفونی و التهابی سیستمیک
تشخیص بیماری سنگ صفرا نیازمند ترکیبی از معاینه بالینی، نشانگرهای آزمایشگاهی و تصویربرداری پیشرفته است.
جراحی باز کیسه صفرا در مقابل لاپاراسکوپی
برای بیش از یک قرن، درمان قطعی سنگهای صفراوی علامتدار، برداشتن کیسه صفرا (کوله سیستکتومی) بوده است. جراحی لاپاراسکوپی کیسه صفرا که اغلب به عنوان “جراحی سوراخ کلید” شناخته میشود، شامل برداشتن کیسه صفرا از طریق چندین برش کوچک (۵ تا ۱۰ میلیمتر) به جای یک برش بزرگ در جراحی های قدیمی باز کیسه صفرا است که توسط جراح کیسه صفرا انجام می شود.
اما چرا جراحی لاپاروسکوپی استاندارد طلایی است؟
- کاهش استرس فیزیولوژیک و درد: برخلاف روش باز که نیاز به بریدن عضلات شکم دارد، روش لاپاراسکوپی از پورتهای کوچکی استفاده میکند که سلامت دیواره شکم را حفظ کرده و درد پس از عمل را به شدت کاهش میدهد.
- بهبودی سریعتر و بستری کوتاهتر: اکثر بیماران میتوانند چند ساعت پس از جراحی راه بروند. مدت بستری درروش لاپاراسکوپی معمولا یک روز است، در حالی که در جراحی باز ممکن است به ۷ تا ۸ روز کشیده شود.
- نرخ عوارض پایینتر: مطالعات نشان دادهاند که روش لاپاراسکوپی جراحی کیسه صفرا با مرگومیر و عوارض جانبی بسیار کمتری همراه است.
رژیم غذایی پس از عمل

بدن پس از برداشتن کیسه صفرا به خوبی سازگار میشود. این سازگاری با یک دوره تنظیم مجدد گوارشی کوتاه مدت ایجاد می گردد. صفرا اکنون به طور مداوم به روده کوچک میریزد و حتی بعد از جراحی کیسه صفرا هیچ گونه اختلالی در بدن افراد ایجاد نمی شود تنها در ۱۰٪ تا ۲۰٪ بیماران باعث مدفوع اسهالی بسیار کوتاه مدت در عرض یک تا سه روز می شود.
بسیاری از افراد فکر می کنند که بعد ازجراحی کیسه صفرا نیاز به رعایت رژیم غذایی خاصی هست در صورتی که این تصور کاملا اشتباه است تنها محدود کردن مصرف چربی از غذاهای سرخکرده و سسهای سنگین در ماه اول و مصرف وعدههای غذایی کوچک و مکرر: خوردن ۴ تا ۶ وعده کوچک به جای ۳ وعده بزرگ کاملا می تواند بعد از جراحی کیسه صفرا کارآمد باشد. برای اطلاعات بیشتر مراقبتهای بعد از عمل لاپاراسکوپی کیسه صفرا را بخوانید.
نتیجهگیری
بیماری سنگ صفرا یکی از شایعترین اختلالات دستگاه گوارش است. تحول شگرف از جراحی قدیمی باز به روش جراحی پیشرفته لاپاروسکوپی به عنوان استاندارد طلایی، ناشی از توانایی آن در ارائه درمان قطعی با حداقل آسیب جسمی و هزینه اقتصادی بوده است. اکثر بیماران با تغییرات جزئی در رژیم غذایی به سرعت سازگار شده و به کیفیت زندگی بسیار بالاتری نسبت به خطرات و دردهای مرتبط با بیماری مزمن سنگ صفرا دست مییابند.