نام گذاری بیماری موبرگشتی یا سینوس پیلونیدال (کیسه مویی) برمی گردد به سال ۱۸۳۳ دقیقا زمانی که مایو کیستی حاوی مو را درست از ریشه لاتین آن یعنی پیلونیدال یا استخوان دنبالچه توصیف کرد. بیماری پیلونیدال طیف گستردهای از تظاهرات بالینی را شامل میشود، از کیستها و سینوسهای بدون علامت حاوی مو تا آبسههای بزرگ و علامتدار در ناحیه استخوان دنبالچه و لگن.
در قرن ۱۹ و اوایل قرن ۲۰، بسیاری از پزشکان منشا این بیماری را مادرزادی میدانستند. تصور میشد که برداشتن کامل ضایعه برای از بین بردن تمام بقایای جنینی ضروری است. این طرز تفکر تا اواسط قرن ۲۰ نیز رایج بود، زمانی که بیماری پیلونیدال در میان سربازان جنگ جهانی دوم به دلیل شیوع بالای آن اهمیت عملی پیدا کرد و به حدی رسید که به “بیماری جیپ” معروف شد. بازگشت سریع سربازان به میدان نبرد از اهمیت بالایی برخوردار بود و بسیاری از اقدامات جهت بازگشت سریع بیماران انجام شد.

پس از جنگ، مطالعات انجام شده منشاء این بیماری پیلونیدال را اکتسابی اعلام نمود که در اثر نفوذ مو به بافت زیرپوستی و واکنش پوست و بافت زیر جلد در این ناحیه متعاقب آن ایجاد میشود..
نرخ شیوع پیلونیدال
شیوع بیماری پیلونیدال تقریباً ۲۶ مورد در هر ۱۰۰,۰۰۰ نفر جمعیت است. این بیماری عمدتاً در مردان رخ میدهد، با نسبتی در حدود ۴ به ۱.
بیماری پیلونیدال اغلب در بیماران سفیدپوست و معمولاً در اواخر نوجوانی تا اوایل دهه بیست زندگی شایع است، شیوع آن از ۲۵ سالگی کاهش مییابد و به ندرت بعد از ۴۵ سالگی رخ میدهد

عوامل زیر با شیوع قابل توجهی در بیماران مبتلا به بیماری پیلونیدال دیده شدهاند :
* تحریک موضعی در محل ساکروم و دنبالچه
* سابقه خانوادگی مثبت بیماری پیلونیدال
* سبک زندگی کمتحرک
* چاقی

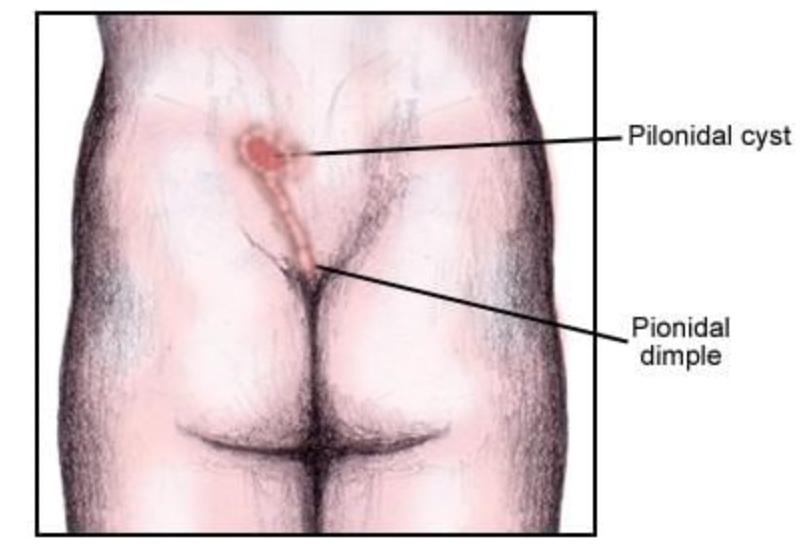
مو از طریق فولیکولهای موی گشاد شده به بافتهای زیرپوستی نفوذ میکند؛ گمان میرود این اتفاق به ویژه در اواخر نوجوانی رخ میدهد، اگرچه فولیکولها در دیواره کیستها یافت نمیشوند. هنگام نشستن یا خم شدن، فولیکولهای مو میتوانند بشکنند و یک حفره ایجاد کنند. ممکن است مواد زائد در این حفره جمع شوند و به دنبال آن یک سینوس با مجرای کوتاه تشکیل شود، که این فرآیند با یک مکانیزم مکشی که کاملاً درک نشده و مربوط به آناتومی موضعی است، منجر به نفوذ بیشتر مو به بافت زیرپوستی میگردد.
این سینوس تمایل دارد به سمت بالا گسترش یابد که احتمالاً به دلیل نیروهای مکانیکی ناشی از نشستن یا خم شدن است. سپس یک واکنش از نوع جسم خارجی ممکن است به تشکیل آبسه منجر شود. اگر آبسه فرصت تخلیه خودبهخودی پیدا کند، این مجرا میتواند به عنوان دروازهای برای تهاجم بیشتر عمل کرده و در نهایت به تشکیل التهاب شدید ناشی از جسم خارجی منجر شود. افزایش تعریق نیز ممکن است در ایجاد کیست و سینوس نقش داشته باشد.
به طور خلاصه، در این فرآیند سه عامل اساسی نقش دارند:
۱) عامل مهاجم که مو هست
۲) نیروی عامل نفوذ مو
۳) آسیبپذیری پوست
شیوع سینوس پیلونیدال
در جمعیت عمومی، شیوع بیماری پیلونیدال در مردان بیشتر است و نسبت آن ۳ یا ۴ به ۱ است. اما در کودکان، این نسبت برعکس است و به ازای هر یک پسر، ۴ دختر به این بیماری مبتلا میشوند.

در بزرگسالان، بیماری پیلونیدال معمولاً در دهه دوم و سوم زندگی شایع است. این بیماری پس از ۴۵ سالگی بسیار نادر است و شیوع آن معمولاً پس از ۲۵ سالگی کاهش مییابد. میانگین سن ابتلا در مردان ۲۱ سال و در زنان ۱۹ سال است.
پیشآگهی (پروگنوز) بلندمدت بیماری پیلونیدال بسیار خوب است و مرگ و میر ناشی از آن عملاً صفر است، مگر اینکه کارسینوم سلول سنگفرشی (نوعی سرطان پوست) در ناحیه ایجاد شود. با این حال، عود آبسه در آن در صورت عدم درمان بسیار شایع است.
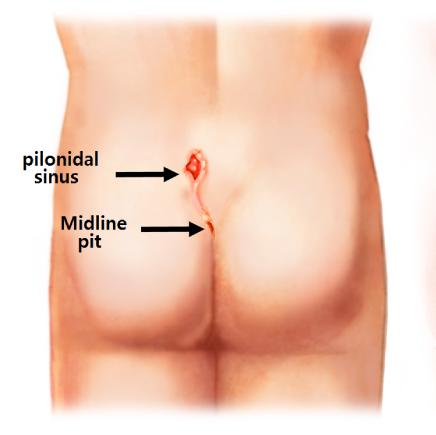
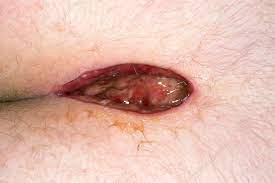
بیماری پیلونیدال میتواند در چند حالت مختلف بروز کند و ممکن است بدون علامت باشد، اما شایعترین حالتی که در اورژانس دیده میشود، یک ضایعه دردناک و متورم در ناحیه ساکروم و دنبالچه، در فاصله تقریبی ۴ تا ۵ سانتیمتری پشت مقعد است. گاهی اوقات، قبل از مراجعه بیمار، ممکن است تخلیه خودبهخودی رخ داده باشد.
بیماران ممکن است با تورم و ترشحات متناوب، از جمله مایعات چرکی، موکوسی (مخاطی) یا خونی از آن ناحیه مراجعه کنند. بیماری پیلونیدال مزمن اغلب با درد و ترشحات مکرر یا مداوم خود را نشان میدهد.

گاهی اوقات، سابقه تروما (ضربه) به یاد آورده میشود و بیمار ممکن است بیان کند که قبلاً ضایعه مشابهی در آن ناحیه داشته است که به دلیل آن، قبل از مراجعه فعلی، تحت یک جراحی کوچک (برش و تخلیه) یا سایر درمانهای قطعی قرار گرفته است.
شیوع بیشتری از این بیماری در افراد سیگاری، یا مصرفکنندگان الکل و مواد مخدر گزارش نشده است.

بیماران معمولاً بدون تب و با وضعیت عمومی خوب هستند. معاینه موضعی ممکن است یک مجرای سینوسی عادی در ناحیه ساکروم و دنبالچه دقیقا در بین و بالای دو باسن را نشان دهد، اما معمولاً در زمان مراجعه به اورژانس، بیمار علائم شایع یک آبسه، از جمله قرمزی، گرمی، حساسیت موضعی به لمس و سفتی در لمس را دارد. ممکن است یک توده حساس به همراه ترشحات سینوسی وجود داشته باشد. همچنین ممکن است موهای شل و آزاد از محل ضایعه بیرون زده باشند. وجود یک یا چند مجرا با ترشحات چرکی یا مخاطی-خونی نشاندهنده بیماری مزمن است.
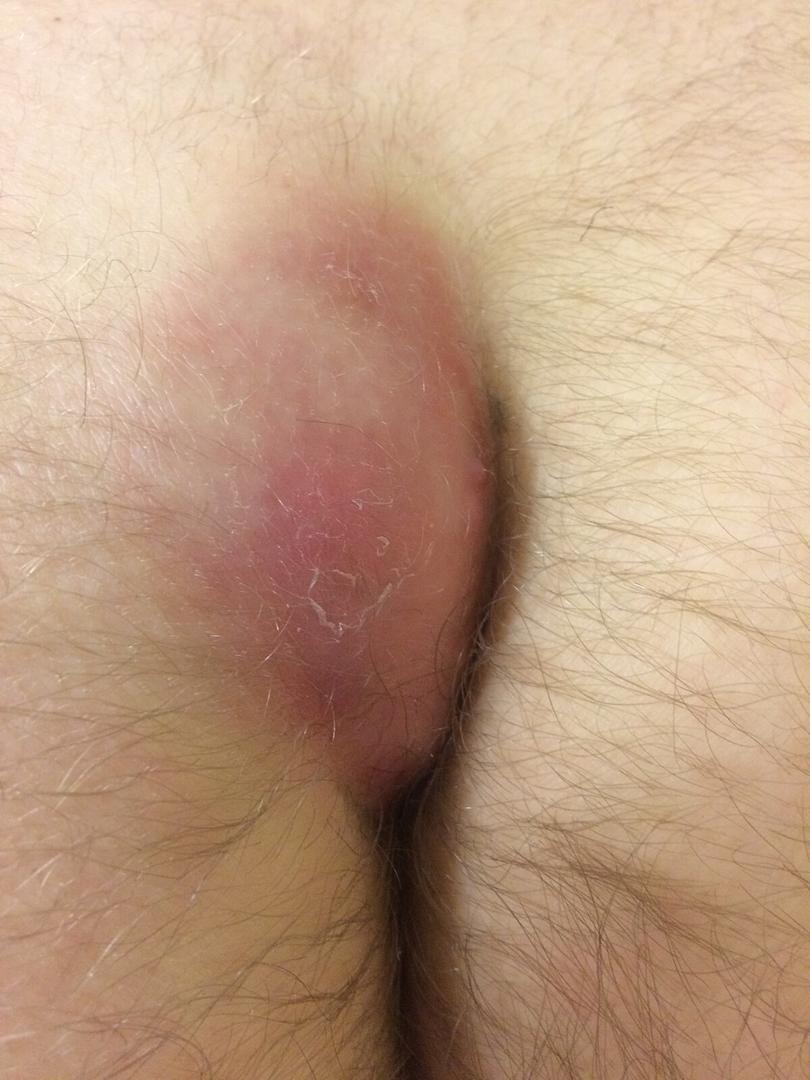
علت ایجاد مو برگشتی
بیماری پیلونیدال یک بیماری اکتسابی است، نه مادرزادی، و شامل موهای شل در پوست و میکروبهای جمع شده در ناحیه بین و بالای دو باسن باشد.
عوامل خطر بیماری پیلونیدال عبارتند از: جنسیت مرد، افراد دارای موی زیاد (پرمو)، نژاد قفقازی، مشاغل با نشستن طولانیمدت، وجود شکاف عمیق در خط میانی باسن، و وجود مو در این ناحیه. سابقه خانوادگی در ۳۸٪ از بیماران مبتلا به بیماری پیلونیدال مشاهده میشود. همچنین، چاقی یک عامل خطر برای عود بیماری است.

یک سیستم طبقهبندی بر اساس معاینه و عود بیماری سینوس پیلونیدال وجود دارد که به صورت زیر است:
* نوع ۱: فقط حفرهها یا سینوسهای خط میانی
* نوع ۲: بیماری خط میانی به علاوه گسترش جانبی ثانویه یا حفرهها
* نوع ۳: هر گونه بیماری خط میانی یا ثانویه که به سمت پایینتر از دنبالچه گسترش مییابد
* نوع ۴: هرگونه عود پس از درمان با هدف قطعی
پیچیدگی ها و چالش های سینوس پیلونیدال یا مو برگشتی
عود آبسه شایعترین عارضه است. اکثر منابع علمی نرخ عود را بین ۴۰ تا ۵۰ درصد ذکر میکنند. درمان اصلی در حالت آبسه در این ناحیه، برش و تخلیه (Incision and Drainage) است. برای موارد عودکننده، تکنیکهای جراحی متعددی در طول سالها معرفی شدهاند، از برش و کورتاژ و مارسوپیالیزاسیون گرفته تا اکسیزیون گسترده با تکنیکهای فلپ. به نظر میرسد یک طیف درمانی، از روشهای ساده تا پیچیدهتر، وجود دارد که باید بر اساس نیازهای خاص هر بیمار به او ارائه شود. بدیهی است که آموزش و تجربه جراح نیز در تصمیمگیری برای جراحی نقش مهمی ایفا میکند. دکتر پرهام فراهانی با سال ها تجربه و انجام جراحی های موفق در زمینه بیماری های شکم، مقعد و اطراف مقعد یکی از پیشگامان جراحی های نوین و پیشرفته می باشد.
پس از برش و تخلیه اولیه، عفونت زخم نادر است اما با توجه به احتمال وجود عفونتهای هوازی و بیهوازی در محل برش، باید آنتیبیوتیکهای وسیعالطیف تجویز شود.
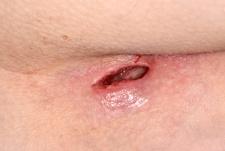
سرطان سلول سنگفرشی (نوعی سرطان) پس از عود بیماری پیلونیدال گزارش شده است؛ این اتفاق نادر است، اما در صورت تشخیص، به برداشتن کامل جراحی و مراقبتهای انکولوژیک مناسب با پرتودرمانی موضعی و احتمالاً شیمیدرمانی نیاز دارد.
تشخیص افتراقی
محل قرارگیری بیماری بهترین راه برای تأیید تشخیص بیماری پیلونیدال است، هرچند باید چندین بیماری دیگر نیز در نظر گرفته شوند که به شرح آنها خواهیم پرداخت.
۱) فیستول مقعدی
یک مشاهده بالینی ارزشمند در تشخیص فیستول مقعدی، لمس مجرایی است که به دهانه ثانویه منتهی به مقعد میرسد. هنگامی که هیچ دهانه اولیه مشاهده نمیشود و مجرایی قابل لمس نیست، باید احتمال منشأ خارج از مقعد برای عفونت در نظر گرفته شود. تفکیک این دو بیماری از همدیگر نیازمند یک کار تخصصی توسط جراح با تجربه در این زمینه است.
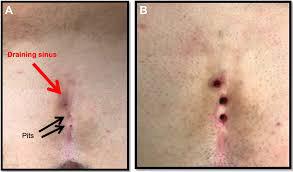
۲) هیدرادنیت چرکی
هیدرادنیت چرکی، یک بیماری التهابی مزمن غدد عرق آپوکرین است که در آن فولیکولیت و اصطکاک موضعی نیز نقش دارند. این بیماری باید در بیماران ۳۰ سال یا بالاتر، به ویژه با بیماریهای همراه مانند دیابت و چاقی، در نظر گرفته شود. این بیماری اغلب نواحی کشاله ران، زیر بغل، اطراف مقعد، اطراف مقعد و زیر پستان را درگیر میکند. این بیماران نیاز به ارجاع جراحی دارند، زیرا این وضعیت احتمالاً یک نگرانی بلندمدت خواهد بود.

۳) نقصانهای مادرزادی:
در برخی ضایعات مادرزادی، ممکن است یک مجرای پیوسته با طناب مرکزی نخاع وجود داشته باشد که باعث ترشح مایع مغزی-نخاعی (CSF) میشود. که می تواند بسیار شبیه بیماری سینوس پیلونیدال باشد و افتراق آنها توسط پزشک انجام می پذیرد.
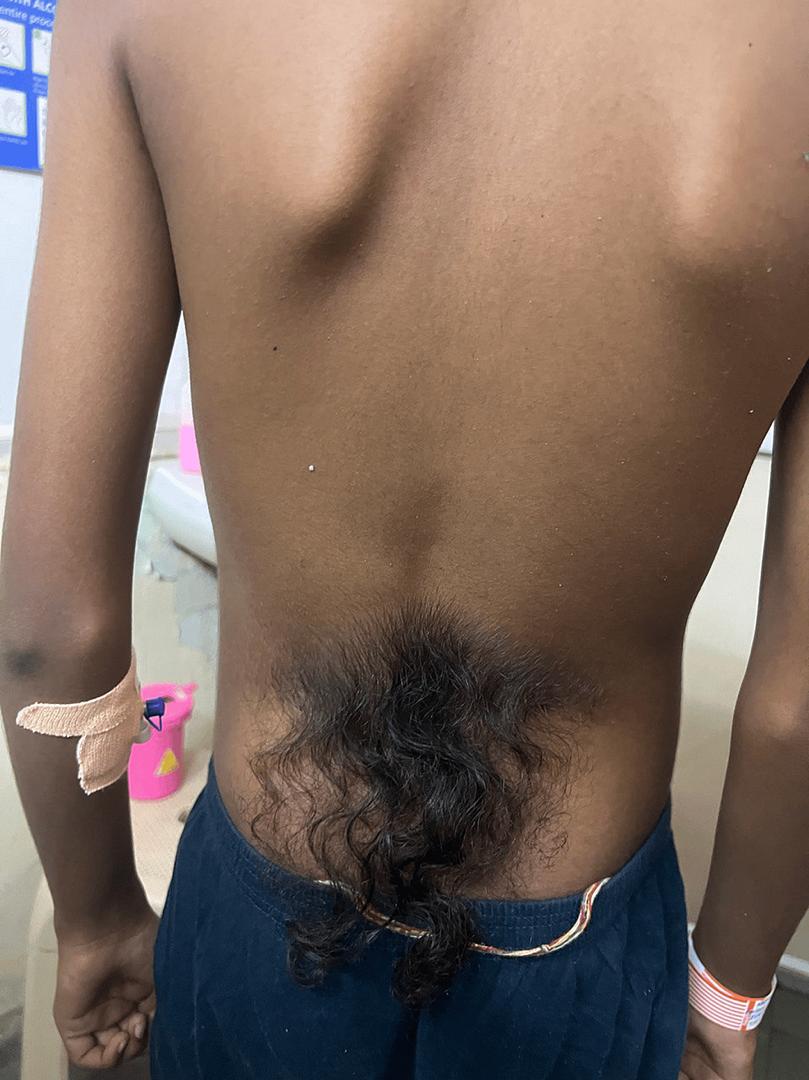
۴) آبسه اطراف مقعد (Perirectal Abscess)
محل ضایعه بهترین راه برای افتراق آبسه اطراف مقعد از بیماری پیلونیدال است. آبسههای اطراف مقعد اغلب نیازمند مشورت با جراح برای تخلیه در اتاق عمل هستند.
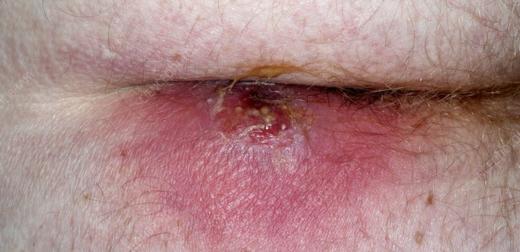
۵) کورک یا کفگیرک (Furuncle or Carbuncle)
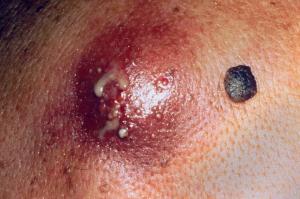
۶) گرانولومای سیفیلیک (Syphilitic Granuloma)
۷) گرانولومای سلی (Tuberculous Granuloma)
تشخیص سینوس پیلونیدال یا مو برگشتی
برای تشخیص بیماری پیلونیدال و عوارض آن یا افتراق آن از سایر بیماریها، نیازی به آزمایش یا تستهای آزمایشگاهی خاصی نیست؛ تشخیص بیماری سینوس پیلونیدال بالینی است که بهترین راه برای رسیدن به آن، گرفتن شرح حال و معاینه فیزیکی توسط جراح با تجربه در این زمینه است.
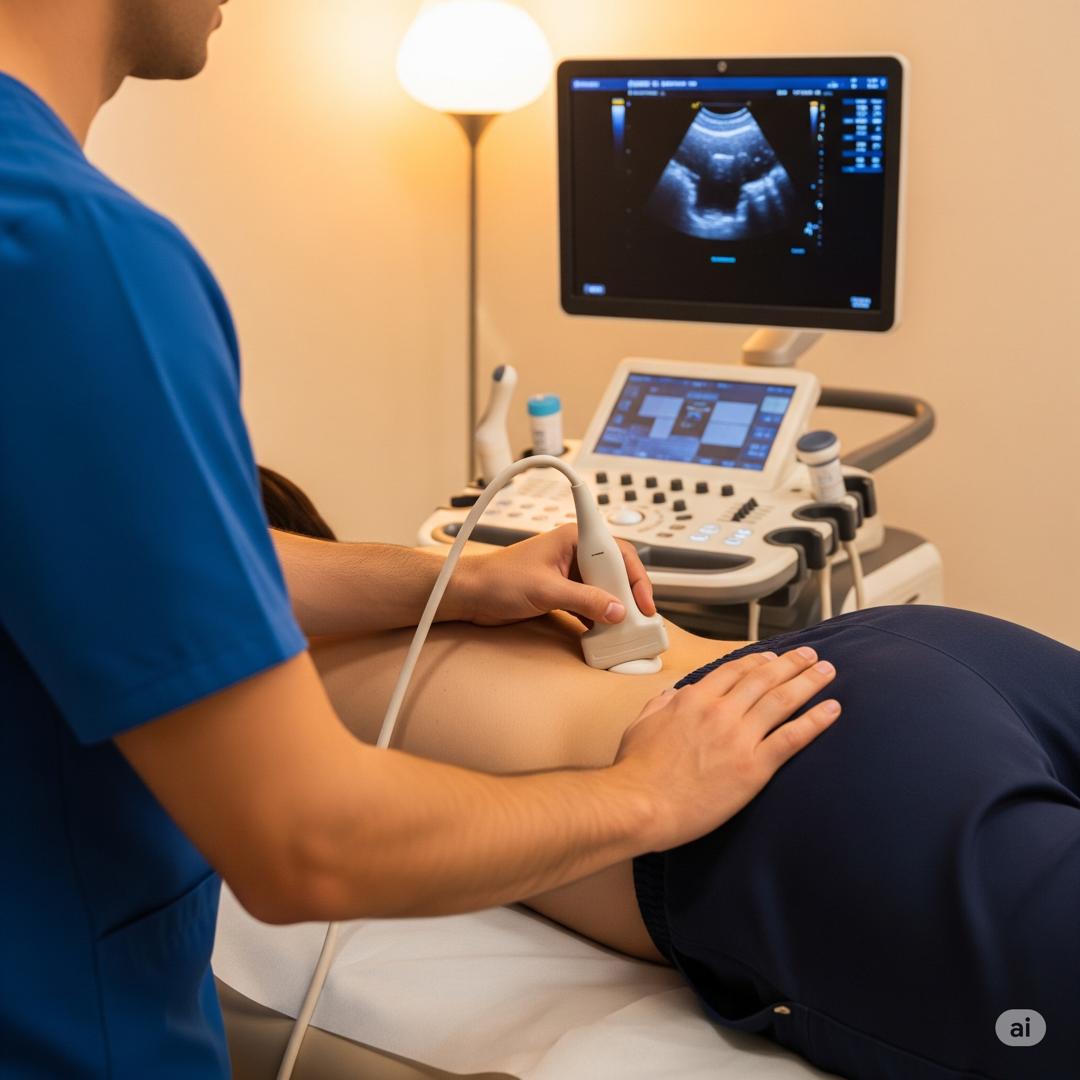
-تصویربرداری:
جهت تشخیص، به طور معمول نیازی به تصویربرداری نیست؛ با این حال، ممکن است از سونوگرافی کنار تخت (bedside ultrasound) برای ارزیابی اندازه و محل دقیق آبسه و/یا مجرای سینوسی استفاده شود تا برش و تخلیه به شکل بهینهتری انجام شود.
در صورت عدم قطعیت در تشخیص، ممکن است از MRI استفاده شود. MRI روش انتخابی برای ارزیابی مجراهای سینوسی و التهاب بافتهای نرم است، اگرچه سیتیاسکن نیز یک جایگزین منطقی محسوب میشود. اگر ضایعات پوستی مشکوک یا سازگار با تغییرات بدخیم باشند، انجام نمونهبرداری از پوست (biopsy) به صورت سرپایی توصیه میشود.
درمان لیزری سینوس پیلونیدال یا موبرگشتی
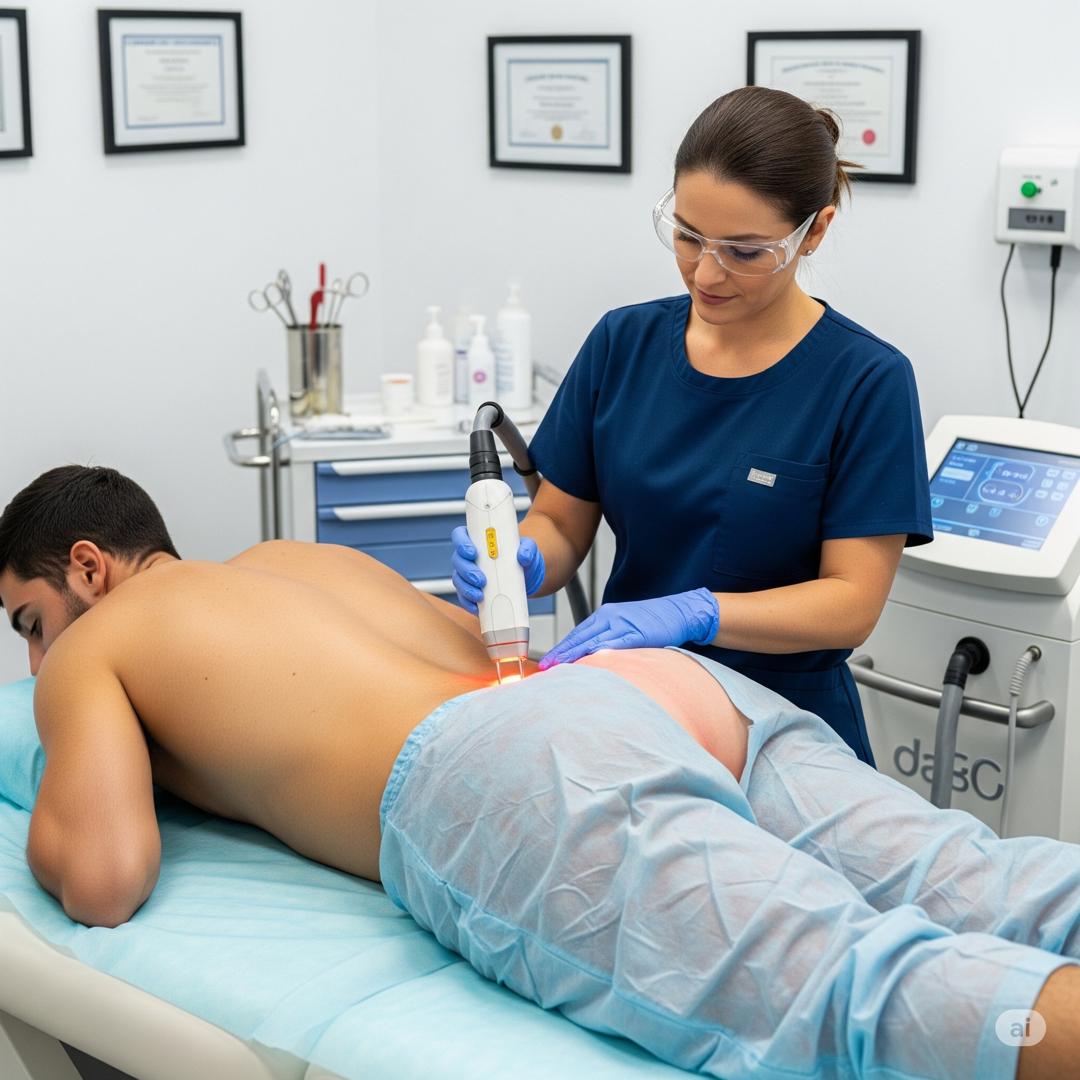
درمان با لیزر ابلیشن به عنوان یک روش درمانی پیچیده و با حداقل تهاجم برای کیستهای پیلونیدال یا موبرگشتی مطرح شده است. شواهد نشان میدهد که درمان با لیزر مزایای قابل توجهی از جمله کاهش درد، زمان بهبودی کوتاهتر، و نتایج زیبایی بهتر به همراه نرخهای عود قابل قبول ارائه میدهد، به ویژه هنگامی که با مدیریت دقیق موهای پس از عمل ترکیب شود. این امر درمان لیزری سینوس پیلونیدال یا موبرگشتی را به عنوان یک گزینه درمانی ارزشمند و مدرن قرار میدهد.
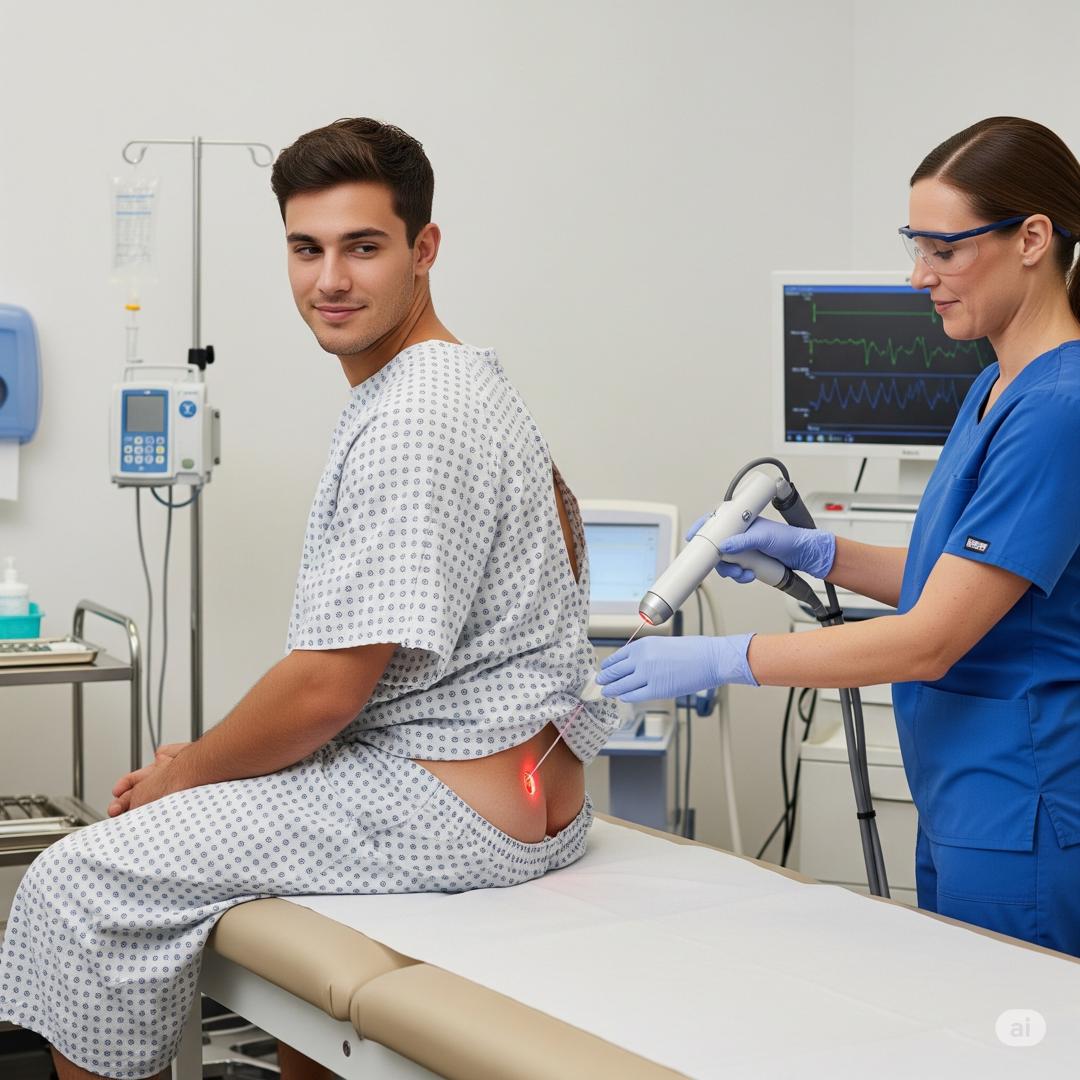
درک اصول علمی و فنی اساسی حاکم بر لیزر ابلیشن برای درک کاربرد آن در روشهای پزشکی، از جمله درمان کیستهای پیلونیدال، ضروری است. لیزر ابلیشن به عنوان یک روش پزشکی با حداقل تهاجم تعریف میشود که از انرژی یک پرتو لیزر با شدت بالا برای حذف یا تخریب دقیق بافت بیولوژیکی آسیبدیده یا بیمار استفاده میکند. اصل اساسی این تکنیک ریشه در برهمکنش پیچیده بین انرژی لیزر اعمالشده و بافت هدف دارد.
مکانیسم غالب که از طریق آن لیزر ابلیشن به تخریب بافت دست مییابد، اثر فوتوترمال است. ماهیت دقیق و کنترلشده لیزر ابلیشن به عنوان یک روش درمانی نشاندهنده درجه بالاتری از دقت و آسیب جانبی بالقوه کمتر به ساختارهای سالم اطراف است.
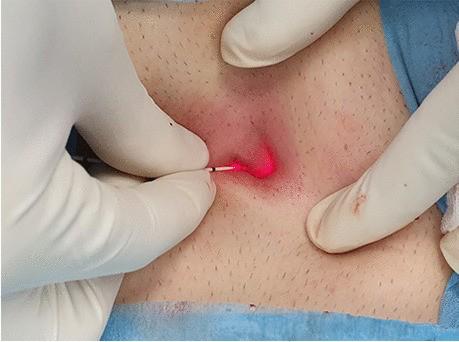
کاربرد لیزر ابلیشن به طور خاص برای کیستهای پیلونیدال شامل ملاحظات متمایزی برای انتخاب بیمارو استفاده از فناوریهای لیزری تخصصی است.
درمان کیست پیلونیدال با لیزر یک گزینه درمانی مناسب برای افرادی است که کیستهای پیلونیدال عودکننده را تجربه کردهاند، از ناراحتی یا درد قابل توجهی رنج میبرند، یا به دنبال یک درمان جایگزین با حداقل تهاجم هستند. این روش به دلیل مزایای ذاتی خود، مورد استقبال روزافزون بیماران و جراحان قرار گرفته است. با این حال، مهم است که بدانیم لیزر ابلیشن ممکن است برای همه موارد، به ویژه آنهایی که شامل مجراهای سینوسی (sinus tracts) عمیقاً عفونی یا بسیار پیچیده هستند، مناسب نباشد. ارزیابی جامع توسط یک متخصص برای تعیین مؤثرترین درمان برای هر بیمار، با در نظر گرفتن عوامل خاص بیمار و ویژگیهای منحصربهفرد بیماری او، حیاتی است.
تاکید بر معیارهای خاص انتخاب بیمار، مانند عود و علائم، در حالی که موارد عمیقاً عفونی را شامل نمیشود، نشان میدهد که لیزر ابلیشن برای از بین بردن دیواره مزمن کیست و مجرای سینوسی بهینه است و نه برای تمیز کردن عفونت حاد گسترده. این امر به معنای یک انتخاب استراتژیک برای درمان زمینهای پس از کنترل هرگونه عفونت حاد، یا در موارد بیماری مزمن و بدون آبسه است.
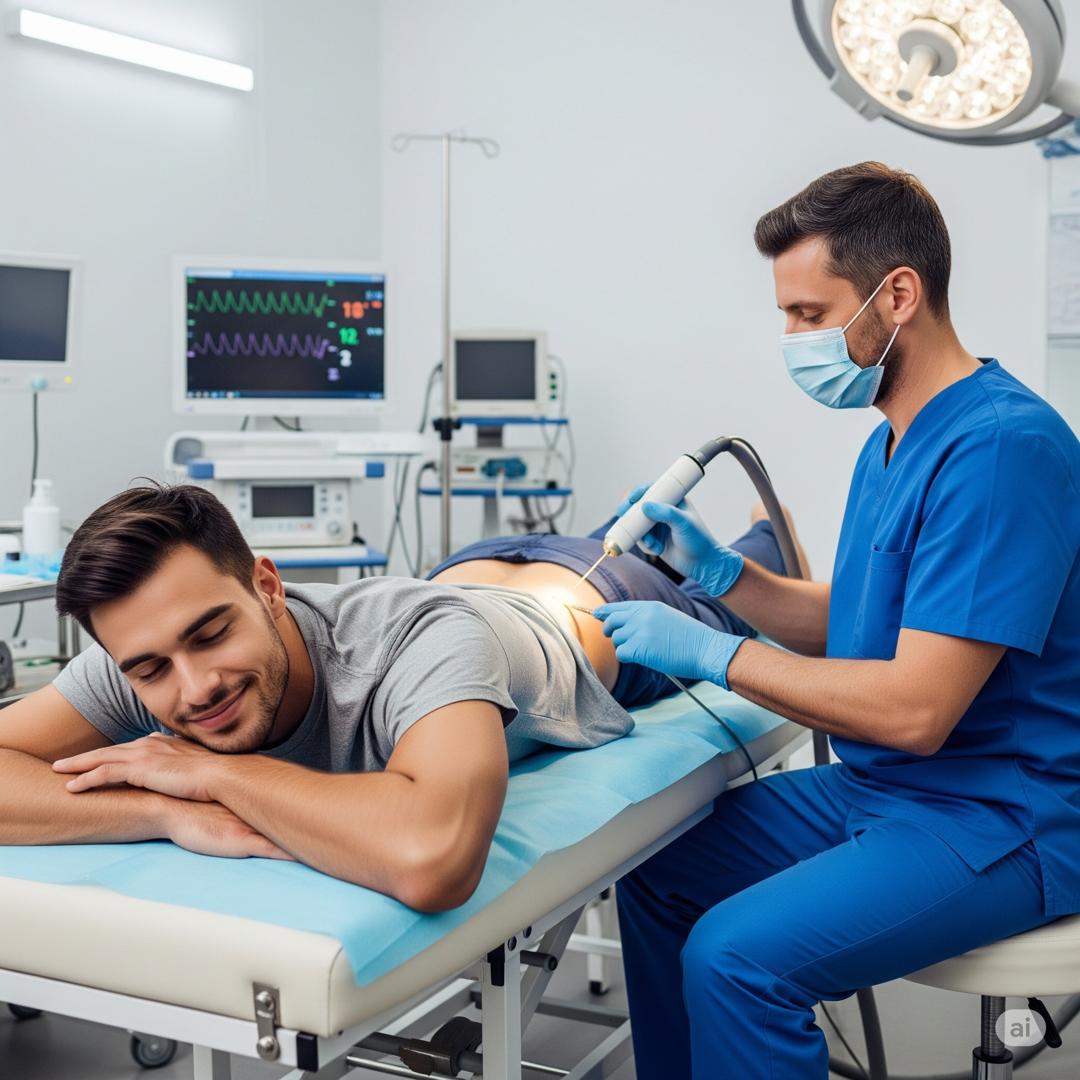
مراحل و بیهوشی در درمان لیزری سینوس پیلونیدال یا همان موبرگشتی:
روش لیزری درمان کیستهای پیلونیدال معمولاً تحت بیحسی موضعی انجام میشود. اغلب از بیحسی موضعی همراه با آرامبخشی استفاده میشود، یا در برخی موارد، فقط از بیحسی موضعی در یک کلینیک یا مطب سرپایی استفاده میگردد. این رویکرد به طور قابل توجهی نیاز به بیهوشی عمومی را کاهش میدهد و در نتیجه خطرات مرتبط، بار بیمار و هزینههای مراقبتهای بهداشتی را کاهش میدهد. امکان انجام این عمل تحت بیحسی موضعی در یک محیط سرپایی یا مطب، نشاندهنده یک پیشرفت قابل توجه در مدیریت کیست پیلونیدال است. این نه تنها راحتی بیمار را افزایش داده و هزینههای درمانی را کاهش میدهد، بلکه دسترسی به درمان را نیز گسترش داده و خطرات سیستمیک مرتبط با بیهوشی عمومی را به حداقل میرساند. این امر منجر به تجربه درمانی با اختلال کمتر شده و به طور بالقوه مداخله زودهنگام را تشویق میکند.
در روش لیزری درمان سینوس پیلونیدال یا همان موبرگشتی ، قبل از هر اقدامی ابتدا موهای ناحیه اطراف کیست پیلونیدال به صورت کامل برداشته یا شیو می شود سپس آن محل بیحس شده سپس، یک فیبر لیزر تخصصی به دقت از دورترین دهانه مجرا وارد میشود تا به عمیقترین نقطه سینوس برسد. با بیرون کشیدن آهسته و سیستماتیک فیبر لیزر، انرژی لیزر به طور مداوم اعمال میشود. این انرژی هدایتشده باعث از بین رفتن و منعقد شدن دیواره داخلی مجرا میشود که منجر به بسته شدن آن میگردد. این عمل به طور قابل توجهی کارآمد است و معمولاً تنها حدود ۱۵ تا ۳۰ دقیقه طول میکشد.
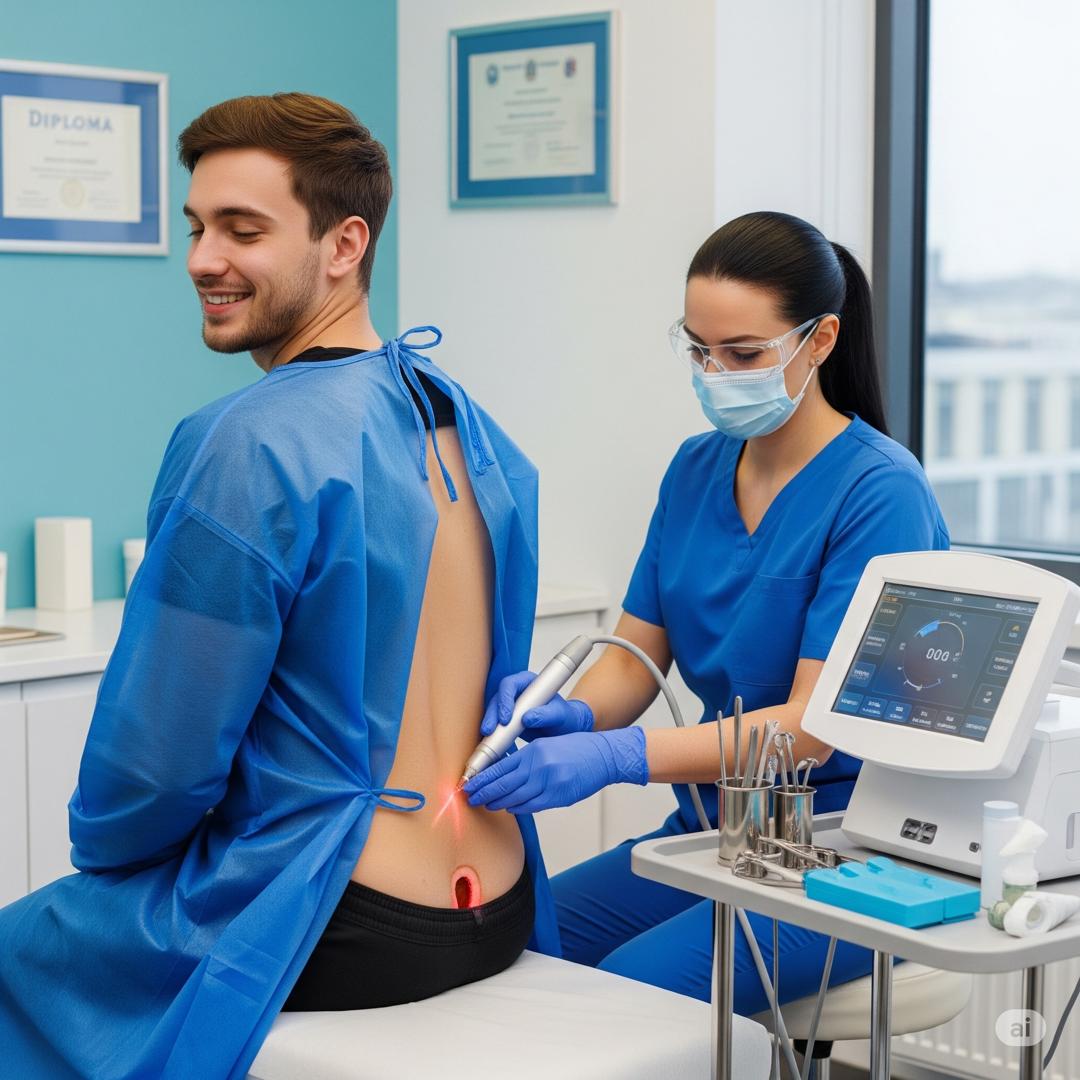
اگر علائم بالینی آبسه پیلونیدال یا همان عفونت و چرکی شدن ناحیه بین دو باسن مشاهده شد، برای تسکین درد و علائم، برش و تخلیه (incision and drainage) باید توسط جراح انجام شود.
-درمان آنتیبیوتیکی
بیمارانی که علاوه بر آبسه، شواهدی از سلولیت (عفونت بافت نرم) در ناحیه دارند، باید پس از تخلیه با آنتیبیوتیک درمان شوند.
-روشهای درمان کمکی
* اصلاح یا لیزر درمانی: اگر آبسه وجود نداشته باشد، میتوان از اصلاح یا لیزر موهای زائد به عنوان یک درمان کمکی برای از بین بردن موها از ناحیه بین دو باسن و پوست اطراف استفاده کرد.
* فنول یا چسب فیبرین: پس از رفع موهای زائد، بیمارانی که آبسه ندارند ممکن است با فنول (phenol) یا چسب فیبرین (fibrin glue) در ناحیه آسیبدیده درمان شوند. این مواد به از بین بردن بافت گرانولاسیون و جلوگیری از تشکیل بقایای بیشتر کمک میکنند که در نهایت میتواند به بسته شدن سینوسها یاری رساند.
مراقبت بعد از جراحی مو برگشتی
به غیر از روش استاندارد برش و تخلیه، بیمارانی که به بیماری پیلونیدال مزمن مبتلا هستند ممکن است به جراحیهای دیگری از جمله برداشتن کامل ضایعه نیاز پیدا کنند. تصمیمگیری برای قرار دادن درن (لوله تخلیه) بر اساس وضعیت بیمار و ترجیح جراح است.
-در مواردی که بیماری پیلونیدال پیچیده و عودکننده است و تکنیکهای دیگر موفقیتآمیز نبودهاند، ممکن است جراحیهای مبتنی بر فلپ انجام شود.
-فعالیت بدنی منظم ممکن است در پیشگیری از بیماری پیلونیدال مفید باشد، زیرا سبک زندگی کمتحرک یکی از عوامل خطر ابتلا به این بیماری است.

-بیماران باید پس از یک تا دو روز بعد برای بررسی زخم، کشیدن گاز و پانسمان مجدد به پزشک مراجعه کنند.
-پس از کشیدن گاز، بیمار باید روزی ۲ تا ۳ بار با آب گرم دوش گرفته یا در لگن آب گرم بنشیند تا زخم تمیز شود. پس از تمیز کردن، باید یک پانسمان تمیز داخل زخم قرار داده شود و این روند تا زمانی که حفره آبسه کاملاً بسته شود ادامه یابد.
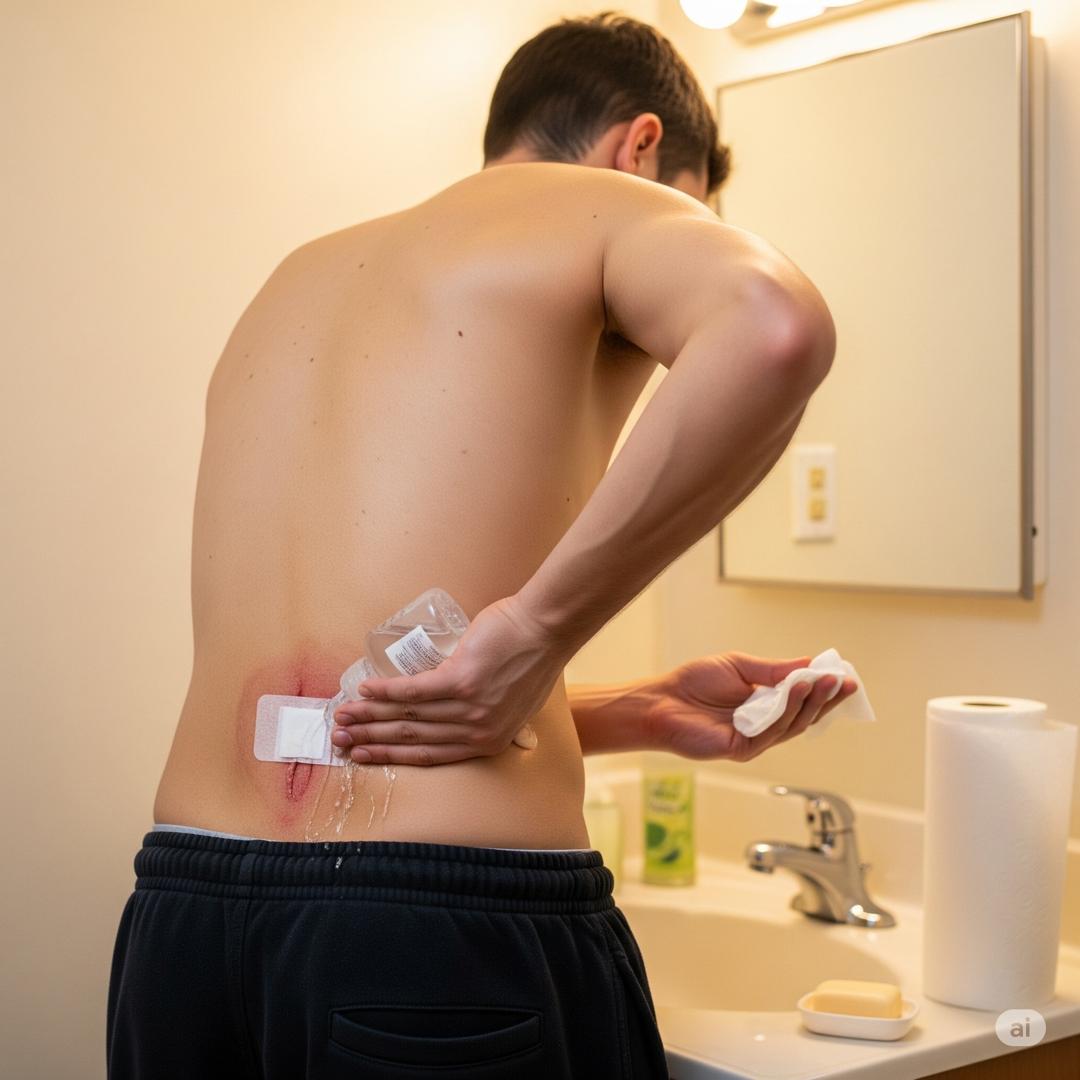
-معاینه مجدد توسط جراح، یک تا دو هفته پس از درمان اولیه توصیه میشود. این امر به جراح اجازه میدهد تا روند بهبودی زخم را بررسی کند، احتمال عود مجدد را ارزیابی کند، از عدم وجود تشخیصها و درمانهای دیگر اطمینان یابد و در صورت لزوم، برای مراقبت قطعی از ناحیه دنبالچه برنامهریزی کند. مطالعات نشان داده اند که درمان محافظهکارانه شامل رعایت بهداشت موضعی خوب و تراشیدن موهای ناحیه هر ۱ تا ۳ هفته، در پیشگیری از عود بعد از جراحی مؤثر است.

-از بین بردن موها از ناحیه بین دو باسن و پوست اطراف، با استفاده از روشهایی مانند اصلاح یا لیزر موهای زائد، میتواند به عنوان یک رویکرد درمانی اولیه یا کمکی برای بیماری پیلونیدال حاد و مزمن، در شرایطی که آبسه وجود ندارد، مورد استفاده قرار گیرد.
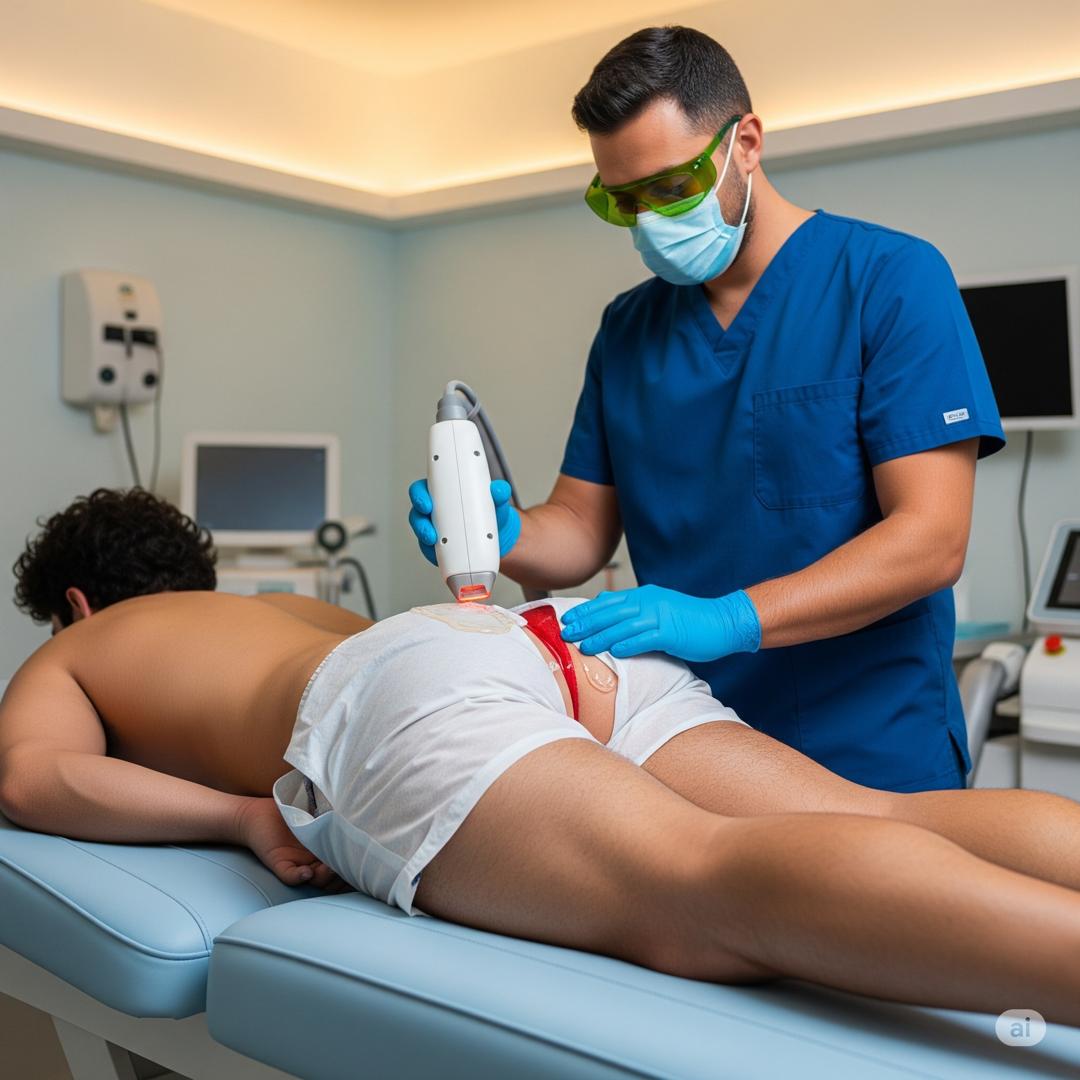
برای بیمارانی که به جراحی برای درمان بیماری مزمن پیلونیدال نیاز دارند، گزینههای زیر در دسترس است:
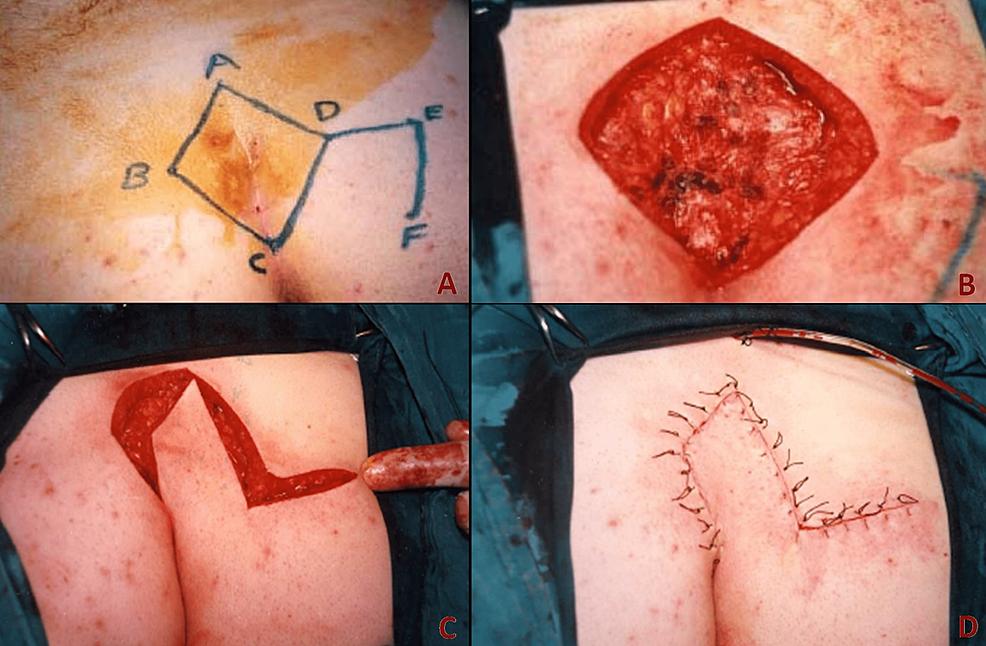
* برش وبرداشتن و ترمیم اولیه (Excision and Primary Closure): در این روش، ضایعه به طور کامل برداشته شده و لبههای زخم به هم بخیه زده میشوند. این روش ممکن است شامل بخیه زدن خارج از خط میانی باسن باشد که به انتخاب جراح و بیمار بستگی دارد.
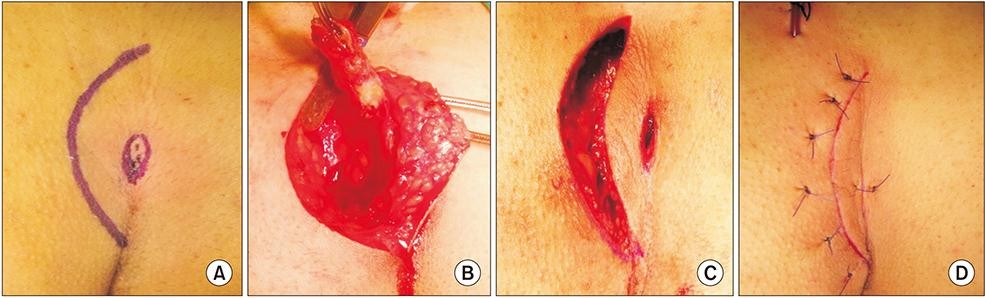
* برش و برداشتن و بهبودی با باز ماندن زخم (Excision with Secondary Intention Healing): در این روش، پس از برداشتن ضایعه، زخم باز گذاشته میشود تا به مرور زمان خود به خود بهبود یابد.

* برش و مارسوپیالیزاسیون (Excision with Marsupialization): در این تکنیک، دیوارههای کیست برش خورده و به لبههای پوست بخیه زده میشوند تا حفرهای باز و سطحی ایجاد شود.
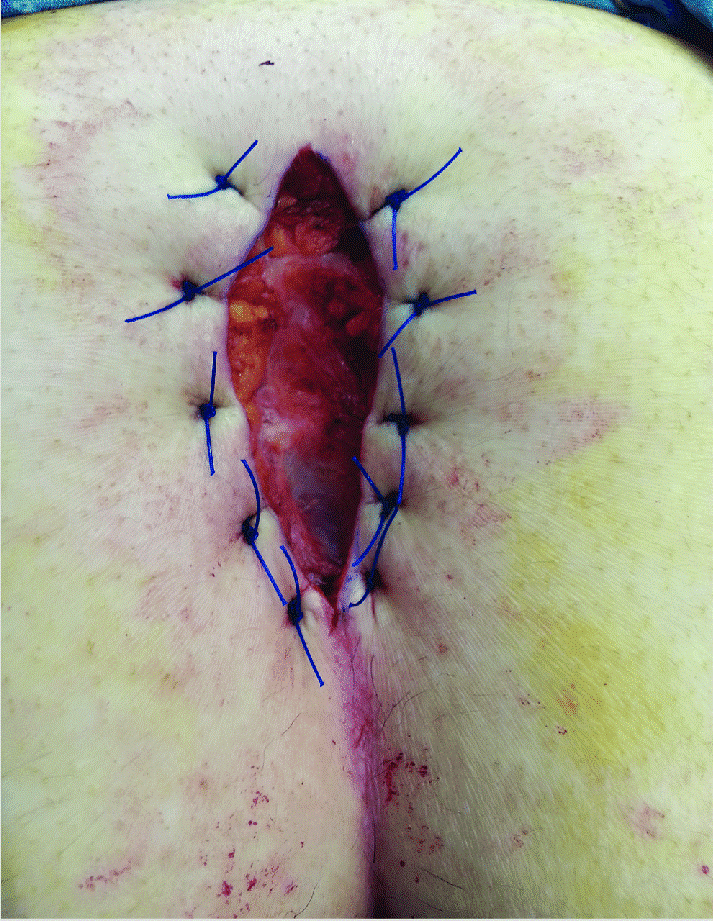
در مواردی که بیماری مزمن پیلونیدال پیچیده و عودکننده است و سایر روشها موفقیتآمیز نبودهاند، میتوان از روشهای مبتنی بر فلپ (Flap-based Procedures) استفاده کرد.